研究新进展 | 神经系统疾病伴发睡眠障碍
2025-02-27 神经科学论坛 神经科学论坛 发表于陕西省
睡眠对维持神经元代谢稳态重要,睡眠障碍困扰神经系统疾病患者。近年在该交叉领域基础研究、临床研究、特定疾病关联研究取得进展,包括神经环路、分子机制、诊疗技术等,未来有多方向研究待推进。
论坛导读:睡眠是生物进化过程中最基本的过程之一,是高等脊椎动物所具有的一种周期的、自发的、可逆的静息状态,表现为其对外界刺激的反应减弱及意识的短暂中断,对维持神经元代谢稳态有重要的作用,从而使精力和体力得到恢复,更好地保证生活质量、完成各种社会活动。睡眠障碍是许多神经系统疾病患者的“隐形困扰”。脑卒中、帕金森病、焦虑抑郁等疾病常伴随失眠、呼吸暂停、昼夜节律紊乱等问题,严重影响康复进程和生活质量。
人一生中大约有 1/3 的时间在睡眠中度过。睡眠是生物进化过程中最基本的生命过程,睡眠与觉醒维系生命现象的规律性变化。较高的睡眠质量不仅可以促进神经细胞功能恢复至正常,还可以增加神经细胞之间的联系。阿尔茨海默病、帕金森病、脑卒中、脑白质疏松等神经系统疾病患者常以睡眠障碍为主诉到医院就诊,也有在患有神经系统疾病后新出现了睡眠障碍,神经系统疾病伴发睡眠障碍的研究是神经科学和睡眠医学交叉领域的热点,近年来在机制探索、诊断技术和治疗策略方面均取得显著进展。
一、基础研究新进展
1. 神经环路与睡眠调控机制
下丘脑-基底前脑-皮层环路:研究发现,下丘脑视前区(VLPO)的GABA能神经元与基底前脑的胆碱能系统共同调控睡眠-觉醒切换,其功能异常与阿尔茨海默病(AD)的睡眠碎片化相关。
蓝斑核-去甲肾上腺素系统:在帕金森病(PD)模型中,蓝斑核退化导致去甲肾上腺素分泌减少,与快速眼动睡眠行为障碍(RBD)的发生密切相关。
胶质细胞作用:星形胶质细胞通过调节细胞外谷氨酸浓度影响睡眠稳态,胶质细胞活化可能参与癫痫相关性失眠(Science Advances, 2023)。
2. 分子机制与生物标志物
α-突触核蛋白(α-synuclein):PD患者脑脊液中α-synuclein寡聚体水平升高,与RBD严重程度正相关,提示其可作为早期诊断标志物(Movement Disorders, 2023)。
Tau蛋白与睡眠障碍:AD患者中,Tau蛋白在基底前脑的异常沉积破坏慢波睡眠,加速认知衰退(Nature Neuroscience, 2022)。
炎症因子:IL-6、TNF-α等促炎因子通过血脑屏障影响下丘脑功能,在多发性硬化(MS)患者中导致昼夜节律紊乱(Brain, 2023)。
3. 微生物-肠-脑轴与睡眠
肠道菌群失调(如拟杆菌门减少)通过迷走神经影响脑干孤束核,加重卒中后失眠。
短链脂肪酸(SCFAs)补充可改善AD模型小鼠的慢波睡眠,提示菌群干预潜力。
二、临床研究新进展
1. 诊断技术革新
便携式多导睡眠监测(PSG):结合人工智能(AI)分析,可精准识别癫痫患者的夜间发作与睡眠结构异常。
生物标志物检测:脑脊液中Aβ42/Aβ40比值联合神经丝轻链(NfL)水平,可预测AD患者睡眠-觉醒周期紊乱。
功能近红外光谱(fNIRS):用于评估卒中后睡眠障碍患者的额叶皮层氧合状态,指导康复治疗。
2. 靶向治疗策略
双重食欲素受体拮抗剂(DORAs):如Daridorexant对AD和PD相关失眠疗效显著,且无传统镇静药物的依赖性风险。
光疗与褪黑素受体激动剂:针对AD患者的昼夜节律紊乱,时间疗法(定时光照+褪黑素)可改善认知功能。
经颅磁刺激(TMS):低频TMS作用于背外侧前额叶皮层(DLPFC),有效缓解卒中后失眠。
3. 非药物治疗进展
认知行为疗法(CBT-I):改良版CBT-I联合虚拟现实(VR)技术,显著改善多发性硬化患者的入睡困难。
运动干预:有氧运动通过上调脑源性神经营养因子(BDNF),改善癫痫患者的睡眠质量并减少发作频率)。
三、特定疾病关联研究
1. 帕金森病(PD)
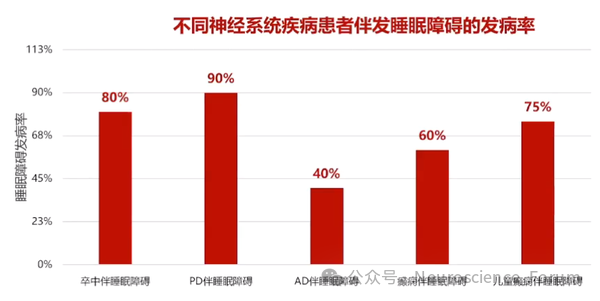
RBD作为PD前驱期标志物的敏感性达80%,联合嗅觉测试可提高早期诊断率。
深部脑刺激(DBS)靶点从丘脑底核(STN)扩展至苍白球内侧部(GPi),可同时改善运动症状和睡眠结构。
2. 阿尔茨海默病(AD)
睡眠期间脑脊液Aβ清除率降低,通过睡眠干预(延长慢波睡眠)或可延缓病理进展。
针对orexin系统的抗体药物(如Anti-orexin-A)进入Ⅱ期临床试验,用于治疗AD相关过度嗜睡。
3. 癫痫与睡眠
睡眠纺锤波减少可预测颞叶癫痫患者的认知功能下降,成为干预新靶点。
生酮饮食通过调节腺苷水平减少夜间发作,机制与ATP代谢相关。
四、未来研究方向
1. 多组学整合分析:结合表观遗传学(如DNA甲基化)、代谢组学和宏基因组学,解析睡眠障碍的个体化机制。
2. 神经调控技术优化:闭环式DBS和经颅直流电刺激(tDCS)的实时反馈系统开发。
3. 人工智能辅助诊疗:基于EEG和可穿戴设备的睡眠分期自动化与预测模型构建。
4. 跨学科转化研究:如类器官模型用于模拟神经退行性疾病中的睡眠环路损伤。
结语
神经系统疾病与睡眠障碍的相互作用机制逐渐被揭示,从分子、环路到整体行为层面均取得突破。未来需进一步推动基础研究向临床转化,发展个体化、精准化的干预策略,同时关注长期疗效与安全性评估。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
















#睡眠障碍# #神经系统疾病#
40 举报