BMJ:苯二氮卓类及相关镇静催眠药物减量策略再审视:多组分干预优于单一手段
2025-06-21 MedSci原创 MedSci原创 发表于上海
这项研究为临床医师和卫生决策者提供了面向现实世界的一线证据,提醒我们在苯二氮卓类药物减量干预时应重点聚焦于患者教育、药物复审及药师介入等可操作方案,同时合理使用多组分干预提升效果。
核心内容
- 低确定性证据显示,向患者提供教育、药物复审和药师主导的教育干预可能提升苯二氮卓类及相关镇静催眠药物(BSH)停药率。
- 多组分干预措施可能相比单一干预更有效地促进BSH的减量或停用。
- 尚无确凿中高确定性证据支持其他常用方法(如缓释停药、医生教育、认知行为疗法等)能显著促进BSH减量。
研究概述
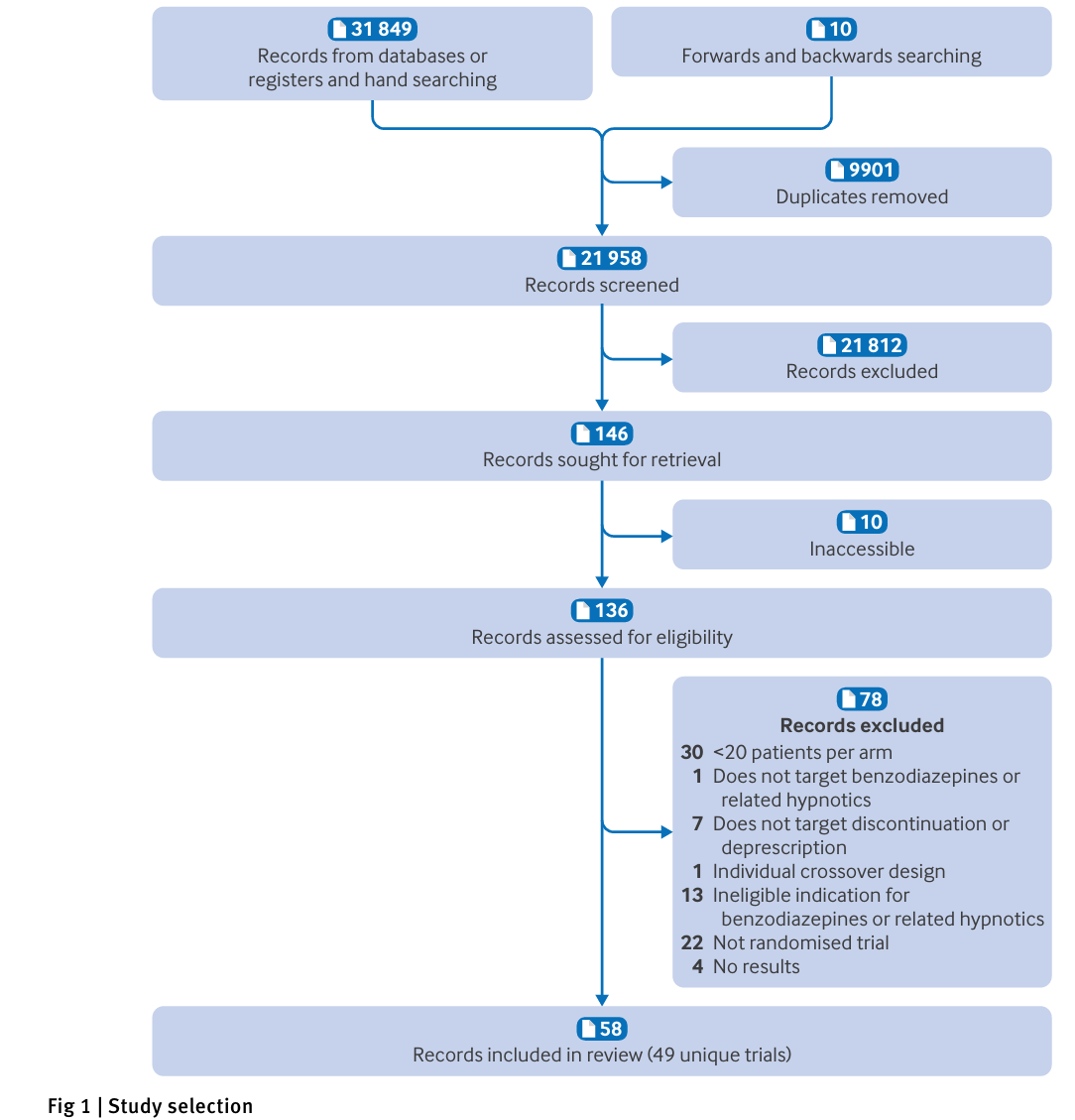
本系统评价及荟萃分析由多国专家组合作完成,旨在评估各种干预措施对促进成人苯二氮卓类及相关镇静催眠药物(BSH)减量和停药的效果。研究收录已发表随机对照试验(RCT),共纳入49项独立研究,涵盖超过3.9万名患者,涵盖干预内容包括药物缓释、患者及医生教育、认知行为疗法、药物复审、药师干预、正念疗法及药物辅助停药等。研究采用严格的筛选、数据提取与偏倚风险评估方法,运用GRADED证据评级系统对干预效果证据确定性进行评估。该研究过程严格遵循PRISMA声明,提供了当前关于促进BSH减量的最全面且系统化的汇总证据。

研究背景
苯二氮卓类及相关镇静催眠药物广泛应用于治疗失眠及相关睡眠障碍,但其长期使用伴随多种风险,如跌倒、认知功能障碍及药物依赖,尤其在老年人及脆弱人群中危害明显。国际临床指南均建议医务人员尽量避免长期处方BSH。然而,现实中BSH持续使用率依然较高,导致患者面临潜在伤害及医疗资源负担。患者普遍缺乏相关风险认知,且对停药替代方案了解不足,医务人员也存在关于风险及替代方案认知的不足,阻碍了BTD安全减量的开展。因此,迫切需要系统汇聚证据,指导临床实践中有效且安全的BSH减量策略。
研究方法
本研究采用系统评价和荟萃分析设计,检索MEDLINE、Embase、CINAHL、PsycInfo及CENTRAL等数据库直至2024年8月。纳入对象为使用BSH的成年人,研究类型限定为随机对照试验。对符合标准的研究,双人独立进行筛选、数据提取及偏倚风险评估,关注停药率、生活质量、身体机能、心理健康及睡眠症状等结局指标。类似干预方法依据目标群体及性质归类合并,采用频率学派随机效应模型进行荟萃分析。利用GRADE框架系统评估证据质量,分高、中、低及极低确定性等级。为避免重复计数,多臂试验通过合并处理,群集随机试验调整设计效应。鉴于干预的异质性和设计特点,本研究未采用网络荟萃分析。
研究结果
基本特征
最终纳入49项随机对照试验,总计39336名成人患者。干预措施共分为:缓释停药(6项)、患者教育(10项)、医生教育(7项)、综合患者与医生教育(1项)、认知行为疗法(11项)、药物复审(3项)、药师介入(3项)、正念及动机访谈(1项)、药物辅助减量(9项)及耳穴针灸(1项)。大部分试验来自高收入国家,随访中位数24周,主要患者年龄中位数54岁左右,三分之一为男性。纳入患者中,约一半试验明确患者BSH使用目的为失眠。
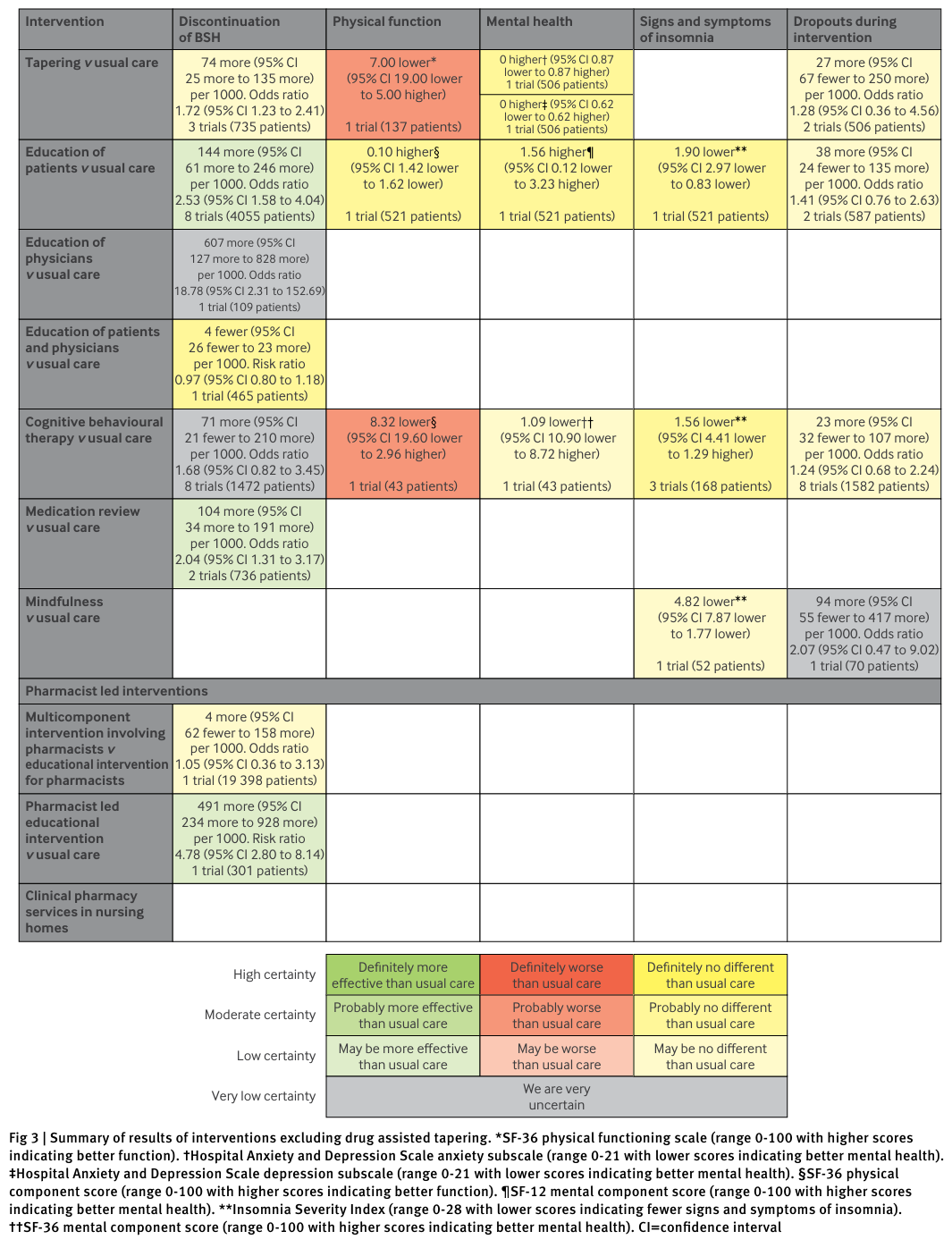
主要干预效果分析
| 干预类别 | 停药率相较常规护理的风险差(每1000患者增加数,95%CI) | 证据确定性 | 备注 |
|---|---|---|---|
| 患者教育 | +144 (61~246) | 低确定性 | 仅单一试验报告睡眠相关其他结局 |
| 药物复审 | +104 (34~191) | 低确定性 | 无其他结局数据支持 |
| 药师主导教育 | +491 (234~928) | 低确定性 | 单个试验支持 |
| 综合患者与医生教育 | -4 (-26~23) | 中确定性 | 仅单一试验,效果无显著差异 |
| 缓释停药 | +74 (25~135) | 低确定性 | 效果较小,未达临床重要阈值 |
| 认知行为疗法 | +71 (-21~210) | 极低确定性 | 无显著增加停药率,多项睡眠及心理结局无效 |
| 医生教育 | +94 (-55~417) | 极低确定性 | 处方量下降趋势无明显停药率变化 |
| 正念疗法 | +23 (-32~107) | 低确定性 | 一单一项研究 |
| 药物辅助减量 | 不确定 | 极低确定性 | 多方案,证据分散 |
具体干预详情
- 患者教育 通常采用书信、传单或辅以逐步减少计划,内容涵盖BSH风险、自我评估工具及替代方案。部分研究结合网络心理行为疗法。
- 药物复审 多结合医师及药师团队,依临床决策支持软件进行方案优化并应用于多病共存患者,涉及住院及社区环境。
- 药师干预 包括药师主动发信给患者医生、提供教育资源及协助协调团队减药指导。
- 缓释停药 方案和频次不一,常规为每1-3周减量25%剂量,但疗效有限且其好处在长期随访中难以保持。
- 认知行为疗法 常结合缓释减药,实施形式包括面对面团体、个体指导及电子学习,且无显著增加停药率。
- 药物辅助减量 涵盖褪黑素、抗抑郁药、替代BSH药物及抗焦虑药,证据体系分散且缺乏一致性支持。
多组分干预
相较单组分,多组分方案(比如结合教育与药物管理)低确定性证据提示更高停药率,且无明显增加患者中断干预的风险。
研究价值与意义
该系统评价综合了迄今为止最大规模的RCT数据,首次系统比较多种临床上实践或推荐的BSH减量干预,填补了临床决策引用证据的空白。研究确认了患者教育、药物复审及药师主导的教育活动对促进停药可能具有积极作用,为临床实践提供了证据基础。但鉴于整体证据的低确定性,以及部分干预缺乏患者相关健康结局数据支持,表明现有临床证据尚不足以广泛推荐高强度介入。研究强调了多组分干预的潜在优势与实现复杂机制,并对缓释减药和认知行为疗法等传统推荐干预提出了挑战,揭示其停药促进作用有限或不可持续。未来研究需注重设计更大规模的高质量、多结局指标的RCT,同时关注患者中心结局与实施可行性,以实现BSH安全减量的临床目标。
梅斯小编点评
这项研究为临床医师和卫生决策者提供了面向现实世界的一线证据,提醒我们在苯二氮卓类药物减量干预时应重点聚焦于患者教育、药物复审及药师介入等可操作方案,同时合理使用多组分干预提升效果。通过严谨的GRADE评估体系,强化了目前减药干预的证据基础及其局限性。值得注意的是,传统的缓释减药及认知行为疗法未显示预期的停药效果,这预示我们关于此类干预的临床理解需不断更新。后续临床研究可深入探讨患者个体差异对减药策略响应的影响,辅以数字化随访工具评估患者依从性和长期疗效。此外,支付激励机制、医护协调及患者心理支持等多层面创新策略亦是未来有拓展潜力的方向。总的来说,本评价为苯二氮卓类药物合理减用提供了可信赖的实证依据,是提升患者安全用药管理的重要进展。
原始出处
Zeraatkar D, Kumbargere Nagraj S, Ling M, et al. Comparative effectiveness of interventions to facilitate deprescription of benzodiazepines and other sedative hypnotics: systematic review and meta-analysis. BMJ. 2025;389:e081336. doi:10.1136/bmj-2024-081336
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#苯二氮卓类及相关镇静催眠药物#
21 举报