BMC Pediatrics:危重症患儿床旁超声评估视神经鞘直径助力颅内高压的早期诊断与动态监测
2025-07-02 MedSci原创 MedSci原创 发表于上海
研究建立了4.3毫米的ONSD临界值,结合CT评估,具备较高特异性(83.6%)和良好敏感性(59.9%),帮助识别颅内高压患儿,避免不必要的侵入性操作。
颅内高压(ICP)作为神经危重症常见且预后不良的重要病理状态,往往需要持续且准确的监测以指导治疗。标准的侵入式ICP监测方法虽然准确,但受限于设备、经验和潜在感染、出血等风险,非侵入式替代手段成为临床迫切需求。脑CT及MRI虽可评估颅内高压相关影像学表现,但检査需转运患者,存在风险且难以频繁监测。近期的研究聚焦于视神经鞘直径(ONSD)的床旁超声测量,因其视神经鞘与脑膜相关,颅内压升高时鞘径扩张,能够反映ICP变化。已有成人资料积累较多,但儿科尤其是非创伤性颅内高压的证据较为缺乏,且针对不同年龄段缺少统一的ONSD阈值标准。
近期,埃及亚历山大大学Ahmed A. EL‑Nawawy及其团队在BMC Pediatrics发表一项研究,旨在验证床旁超声测量ONSD作为非侵入、快速、动态监测工具在危重症儿科中诊断及随访颅内高压的有效性。该前瞻性观察性研究涵盖1个月至12岁神志障碍儿童,结合CT结果评估ONSD变化规律,为临床提供了简便安全的颅内高压筛查方案。

本研究为单中心前瞻性观察,选取2022年11月-2023年8月期间在亚历山大大学三级儿童医院PICU入院的神志障碍儿童(格拉斯哥昏迷评分≤8),排除无法行脑CT及眼部合并症患者。所有患者入院后即进行头颅CT,以诊断颅内高压影像学表现(脑室压迫、基底池变窄、脑疝、脑中线移位、灰白质分界模糊等),将患者分为高压组与非高压组。两名经验丰富且临床盲法的检查者使用高频7.5MHz线阵探头,通过B超模式,在患者闭眼且躺卧30°头高位,测量距离视盘后三毫米处视神经鞘的内径,分别于入院(T1)、1小时(T2)、12小时(T3)和24小时(T4)重复检测。用Mann-Whitney U检验比较组间ONSD,Friedman检验分析序列变化,同时采用ROC曲线评估诊断效能。
研究结果
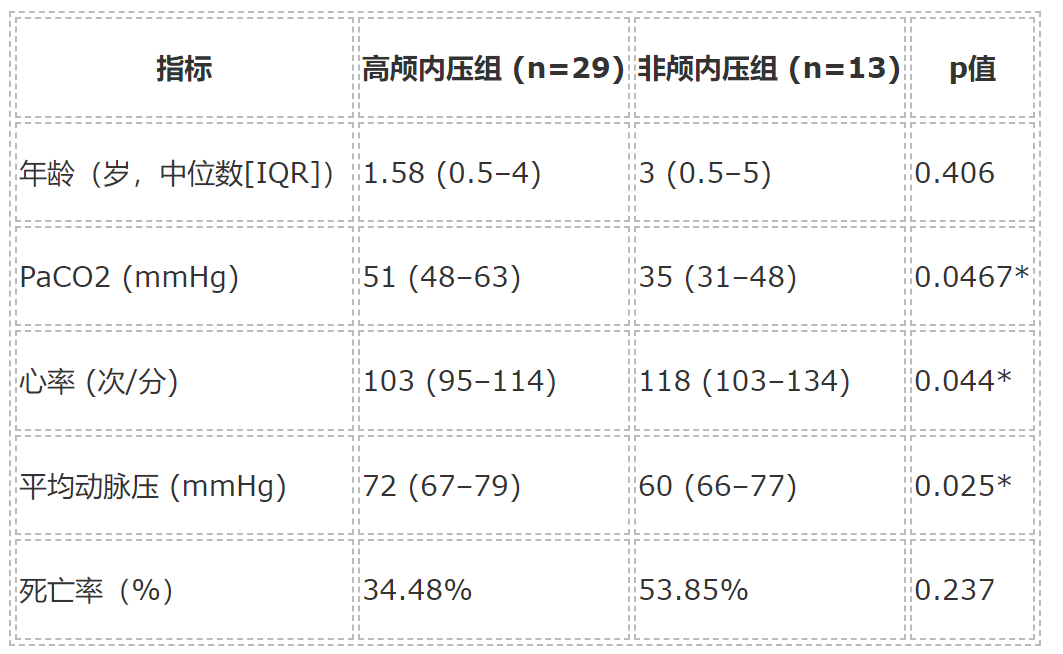
研究共纳入42名患者,其中29名脑CT显示颅内高压,13名无颅内高压表现。高压组中,主要原因为中枢神经系统感染(41.4%)、癫痫持续状态(27.6%)、败血性休克(20.7%)及少数代谢病等病因。表1呈现两组基线及生命体征数据,高压组PaCO2明显升高(中位51 vs 35 mmHg,p=0.047),心率较低而平均动脉压更高(p分别为0.044和0.025),符合Cushing反射机制。
表1 两组患者人口学及生命体征比较(*为统计学显著差异)
ONSD测量中,左右眼均见高压组显著较宽,且均随着治疗时间出现显著下降(p<0.001)。具体数据如下:
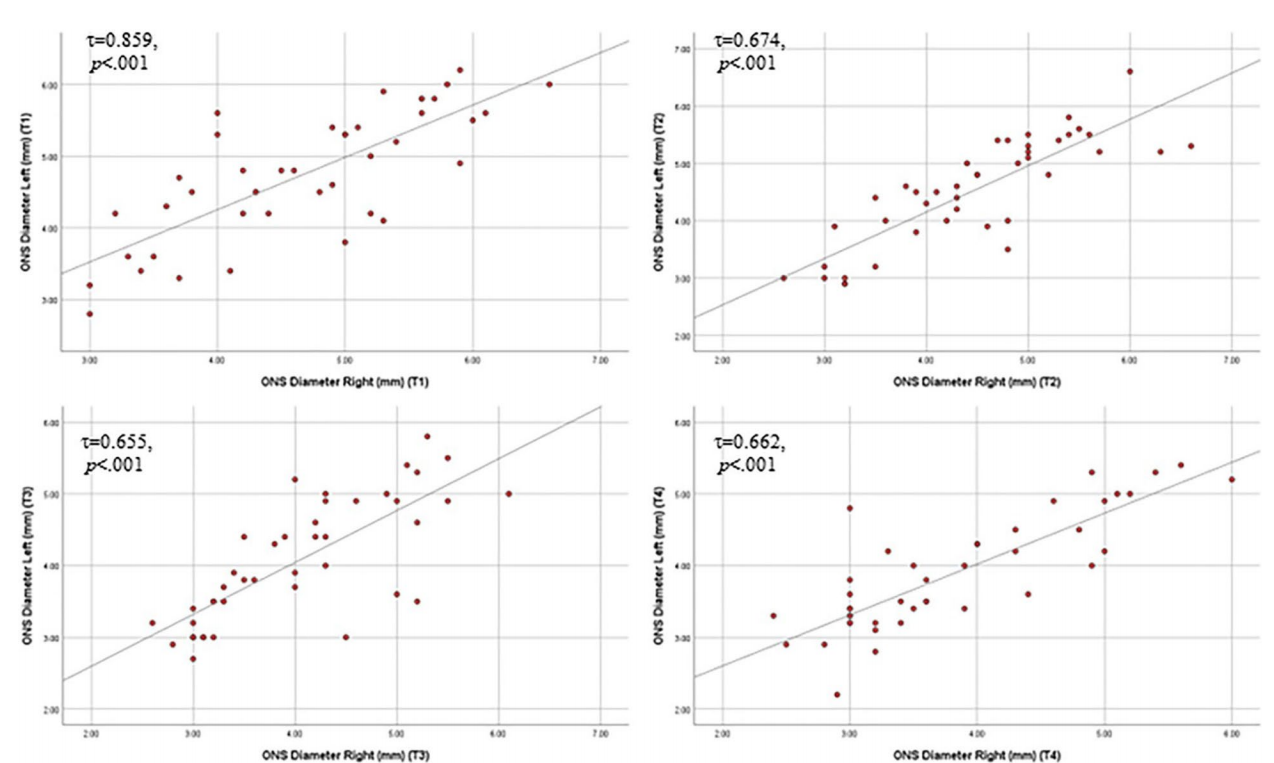
图:左右眼ONSD随时间的相关性图
ONSD的诊断性能表现优异,ROC曲线下面积0.788(95% CI: 0.740–0.830),选取4.3毫米作为阈值时,敏感度59.9%,特异度83.6%。超过阈值的患者颅内高压可能性由69%升至83%;低于阈值则降至47%。ONSD测量与CT评估高度相关,对早期发现及动态监测颅内压变化均具有良好价值。
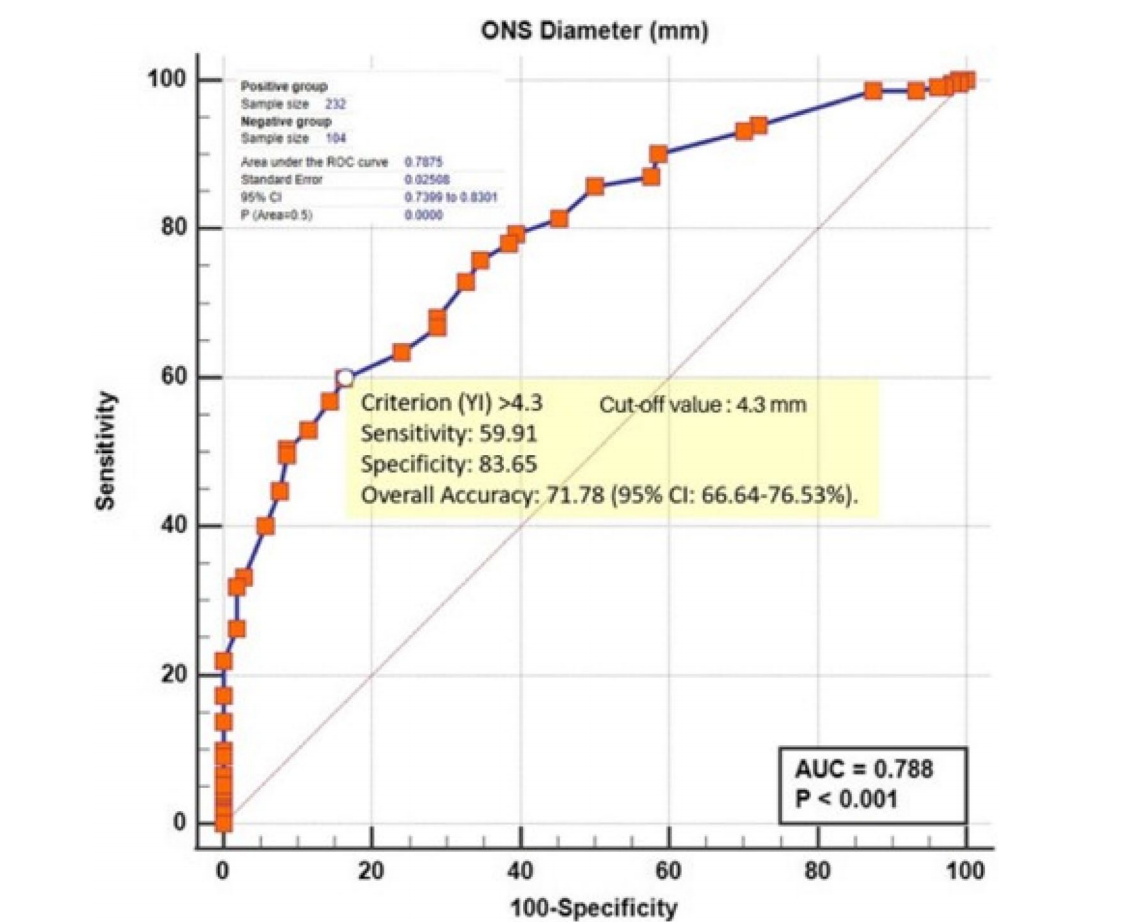
图:ONSD诊断颅内高压的ROC曲线
研究还对开放与闭合前囟的患者ONSD进行比较,发现闭合前囟组ONSD更大,尤其是入院及1小时内差异显著(p<0.05),推测颅内压力通过前囟状态影响对视神经鞘的传递,提示解剖因素对ONSD的影响需特别关注。
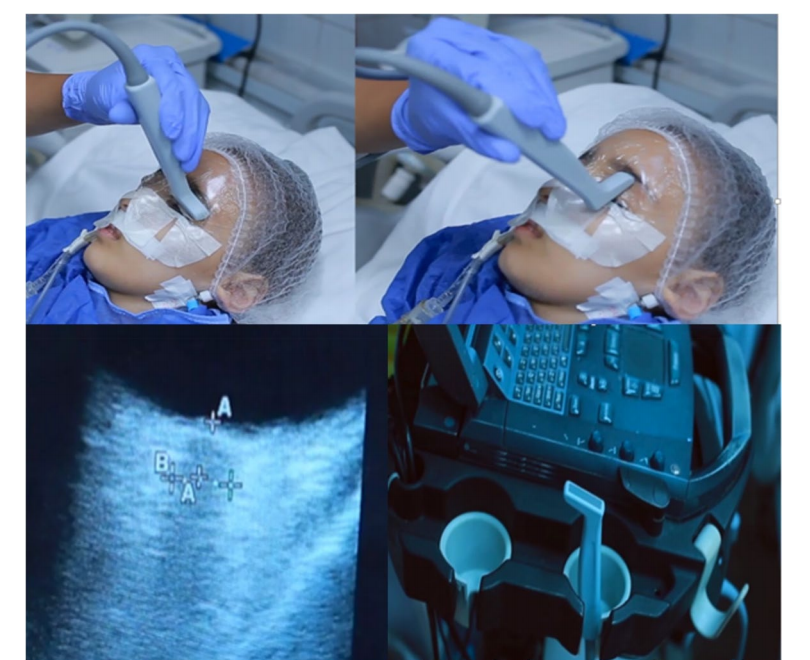
图:床旁超声检查示意图及ONSD测量方法
研究价值与意义
本研究创新地将床旁视觉神经鞘直径超声检测应用于非创伤性危重患儿颅内压的早期诊断与病程监测,验证了ONSD作为无创、便捷且动态的生理指标的可靠性。早期诊断颅内高压对于神经保护和改善预后至关重要,传统侵入式监测风险高、条件限制多,而影像学检查不能反复快速实施,床旁超声恰好弥补这一空缺。同时,ONSD的连续监测为治疗效果评价提供了量化指标,指导临床调整治疗策略。该技术操作简单,安全性高,尤其适合ICU环境,有助于降低对昂贵和危险诊断设备的依赖,提高资源有限地区的神经危重症管理水平。
研究基于明确的脑CT诊断标准,并针对不同时间点多次测量,保证了数据的科学性和临床意义。阈值4.3 mm的建立为未来儿科颅压超声筛查提供了参考标准,尤其提示开放前囟儿因患者特殊解剖结构,ONSD阈值使用时应结合具体临床情况调整,提示个体化诊疗方向。
然而,研究同时指出缺少侵入式ICP监测做为“金标准”,未来多中心大样本研究结合多模态神经监测将深化本领域认识,完善ONSD临床应用方案。
梅斯点评
该研究为临床医生提供了一种实用且安全的儿科颅内高压非侵入性筛查及监测新工具。危重病儿颅内高压诊断和监测历来依赖体征、影像甚至侵入手段,均存在一定局限,本研究证明床旁ONSD测量可作为早期、动态指标,特别适合资源有限和急危环境下的即时决策辅助。未来可考虑结合神经功能评分和脑血流动力学监测,多维度优化颅内压管理。同时,分年龄组和病因对ONSD阈值进行更精细化研究,制定个性化临床操作规程,将进一步提升其临床普适性和精确性。
原始出处
EL‑Nawawy AA, El Beheiry AA, Abdelaziz AM, Hassouna HM. Point of care ultrasound assessment of the optic nerve sheath diameter in critically ill children. BMC Pediatrics. 2025;25:473. https://doi.org/10.1186/s12887-025-05798-z
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言
















#颅内高压# #床旁超声# #视神经鞘直径#
15 举报