JAMA Pediatr:美国2000-2023年孕产妇、胎儿与婴儿死亡率趋势解析——疫情冲击下的公共卫生启示
2025-07-04 MedSci原创 MedSci原创 发表于上海
本研究通过创新方法分离了行政数据编码机制变革对孕产妇死亡率报告的虚假上升效应,明确表明美国孕产妇死亡率稳定的真实趋势直至2021年疫情激增为止,突显了新冠疫情对孕产妇健康带来的严峻挑战。
【核心亮点】
- 通过差异性分析,首次量化了死亡证孕期勾选框(pregnancy checkbox)对美国孕产妇死亡率报告上升的贡献,发现其占2000至2019年孕产妇死亡率上升的约66%。
- 调整后数据显示,孕产妇死亡率在2011至2019年相对稳定,直至2021年COVID-19大流行期间急剧上升,随后2022年回落至疫情前水平。
- 不同人群之间死亡率差异显著,非西班牙裔黑人妇女孕产妇死亡率始终约为非西班牙裔白人的三倍,COVID-19期间美国原住民或阿拉斯加原住民群体孕产妇死亡率激增,几乎翻倍。
- 虽然婴儿和胎儿死亡率自2000年以来总体呈下降趋势,但2021至2023年期间婴儿死亡率出现一定回升,提示需要持续关注儿童健康状况。
美国在全球高收入国家中孕产妇死亡率较高,背后原因复杂——涵盖医疗费用高昂、结构性种族主义、缺乏有保障的产假及全民医疗保障等因素。历史上,美国孕产妇死亡率的数据监测一直面临诸多挑战,其中以“孕期勾选框”在死亡证上分阶段引入为代表的数据编码变动,导致各州报告标准不一,产妇死亡数呈现人为上升的假象。
另一方面,新冠疫情对孕妇健康的影响开始浮现。孕期感染新冠病毒显著增加孕产妇死亡和重症几率。与孕产妇相关,胎儿及婴儿的健康结局是否同样受疫情影响,尚无定论。基于此,研究亟需分离数据收集机制变动效应,探明疫情等公共卫生事件对母婴健康的具体影响轨迹,推动精准的健康干预。
近期,发表于JAMA Pediatrics杂志的一项回顾性横断面研究,系统分析了美国自2000年至2023年孕产妇、胎儿及婴儿死亡率的变迁趋势,特别聚焦于死亡证中“孕期勾选框”引入对数据报告的影响及COVID-19大流行对健康结局的冲击。研究团队利用美国疾病控制与预防中心(CDC)旗下WONDER数据库的多渠道死亡数据,结合创新的差异性差分方法,解析了不同时间节点与不同人群间的死亡率变化动态。该研究为厘清数据质量变化与真实死亡率变动之间的关系提供了关键证据,有助于更精准评估公共卫生应对的有效性及优先关注的高风险群体。

本研究依托CDC National Vital Statistics System(NVSS)公开数据,通过WONDER数据接口,抽取了2000-2023年美国各类死亡指标。孕产妇死亡采用四种定义加以区分,其中关注“剔除未明原因死亡编码”的孕产妇死亡率,作为抵消勾选框影响后的更真实指标。死亡数据仅含15至44岁女性,符合生育年龄范围。
研究采用了在实证经济学中常用的“分阶段差异性差分”分析,基于各州逐年引入孕期勾选框的时间点,将尚未引入勾选框的州作为对照,估计勾选框对于孕产妇死亡率报告的影响大小。随后,按照时间、年龄、种族和区域分组,系统描述孕产妇、胎儿(≥20周妊娠)、婴儿(<1岁)死亡率的趋势及分布特征。
研究结果
1,孕产妇死亡率总体趋势
- 孕产妇死亡率(剔除未明原因编码后)在2000年-2019年间保持在6.75至10.24/10万活产之间,基本平稳。
- 2021年急剧升至18.86/10万活产,达到历史峰值,2022年回落至约10.23/10万。
- 全部孕产妇死亡率(含未明确原因)自2000年起持续上升,从9.66/10万升至23.42/10万(2020年)。
- 疫情前差异性差分分析估算,勾选框引起的报告上升对应于6.78(95% CI,1.47-12.09)/10万活产的增加,占升幅的66%(95% CI,14%-117%),显著提升了数据报告的敏感性,但亦带来数据一致性问题。
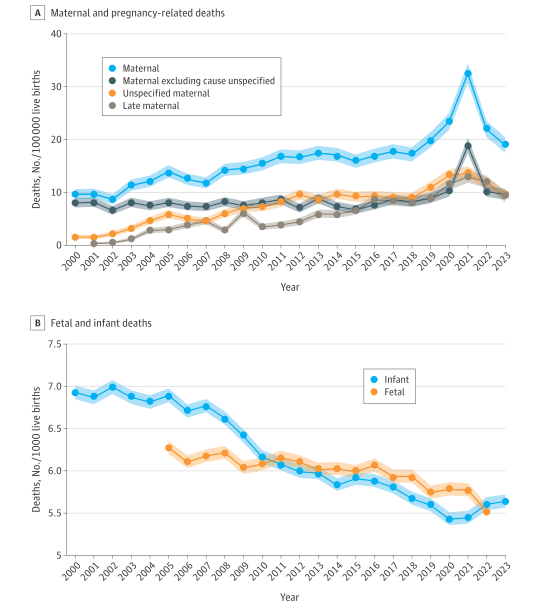
图:孕产妇、胎儿及婴儿死亡率趋势(2000–2023)
2,孕产妇死亡率的群体差异
- 非西班牙裔黑人孕产妇死亡率始终最高,疫情期间仍显示持续攀升趋势。
- 南部州孕产妇死亡率提升尤为突出,从10.27升至17.75/10万。
- 疫情期间美国原住民或阿拉斯加原住民孕产妇死亡率翻倍,呈现极大脆弱性。
3,胎儿与婴儿死亡率趋势
- 胎儿死亡率(≥20周妊娠)由2005年的6.28/1000活产降至2022年的5.53/1000,呈缓慢下降趋势。
- 婴儿死亡率自2000年的6.93/1000下降至2020年5.44/1000,2021-2023年出现轻微反弹至5.64/1000。
- 胎儿、婴儿死亡率均在不同种族和区域间存在差异,非西班牙裔黑人婴儿死亡率最高,但整体趋势呈改善。

图:按年龄、区域与种族分组的孕产妇死亡率
4,影响勾选框的差异性差分估计
- 通过对实施年份不同的州进行分组比较,评估勾选框对孕产妇死亡数字的虚增影响。
- 勾选框仅显著影响了包括未明原因死亡在内的孕产妇死亡报告,排除该部分后,死亡率趋势相对平稳,更贴近真实死亡变化。

图:按区域与种族分组的婴儿死亡率趋势
研究价值与意义
本研究通过创新方法分离了行政数据编码机制变革对孕产妇死亡率报告的虚假上升效应,明确表明美国孕产妇死亡率稳定的真实趋势直至2021年疫情激增为止,突显了新冠疫情对孕产妇健康带来的严峻挑战。同时,研究揭示了孕产妇死亡率中存在根深蒂固的种族与地域差异,尤其是非西班牙裔黑人和美国原住民女性的高风险状况,警示医疗体系及政策制定者需针对弱势群体设计精准干预措施。尽管婴儿和胎儿死亡率总体持续改善,婴儿死亡率疫情期间小幅回升亦值得关注和后续跟踪。
该研究还强调,公共卫生数据的准确性与一致性至关重要,孕期勾选框作为监测工具虽改善了母婴死因的识别,但也带来了统计口径上的混淆。未来可进一步完善数据采集标准,提高跨州数据可比性,为决策提供更坚实的实证基础。此外,此项工作也提醒各级卫生部门,疫情等公共卫生紧急事件会加剧孕产妇不平等,必须将孕产妇健康纳入疫情防控和应急响应策略。
原始出处:
Park RYBilinski AParks RMFlaxman S. Trends in Maternal, Fetal, and Infant Mortality in the US, 2000-2023. JAMA Pediatr. Published online April 28, 2025. doi:10.1001/jamapediatrics.2025.0440
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言




















#孕产妇# #婴儿# #胎儿#
20 举报