疼痛医生注意鉴别:外周动脉疾病导致的疼痛体验
2025-07-19 疼痛之声 疼痛之声 发表于上海
关于PAD及其临床分型中疼痛的现象及其如何影响结局,仍有许多未知之处。借鉴其他慢性疼痛综合征的经验,仍然强调生物-心理-社会模型的多模式疼痛管理策略。
外周动脉疾病(PAD)影响全球超过2.2亿的人口,PAD的核心症状之一是下肢疼痛,可表现为间歇性跛行和非典型下肢痛,更严重可出现缺血性静息痛、神经病理性疼痛或截肢后的幻肢痛。
虽然大多数PAD患者可能经历慢性疼痛,但疼痛的发病机制和现象学特征可能不同。伤害感受性、炎症性和神经病理性机制都在疼痛的进展中起到作用。PAD的疼痛可导致严重功能障碍,可表现为疼痛以及继发于阿片类药物使用伴随的抑郁、焦虑和成瘾。
关于PAD及其临床分型中疼痛的现象及其如何影响结局,仍有许多未知之处。借鉴其他慢性疼痛综合征的经验,仍然强调生物-心理-社会模型的多模式疼痛管理策略。
PAD疼痛发病机制和现象学特征
PAD的Rutherford分类(或Fontaine分类)区分了7个疾病严重程度类别,疼痛是区分特征之一。
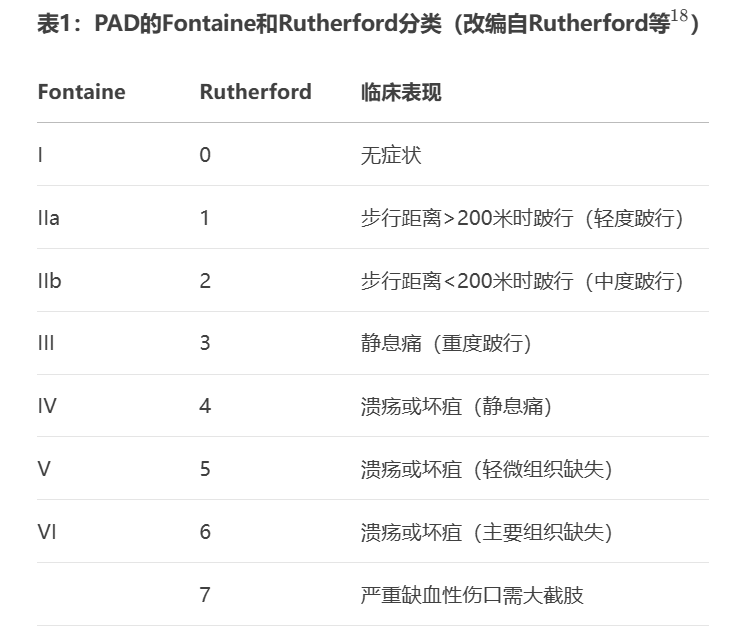
伤害感受性、炎症性和神经病理性机制都可能参与疼痛的产生,跛行一般是肌肉缺血的结果,疼痛主要由伤害感受性和炎症机制驱动。
流向肌肉的血流减少导致氧气和营养供应不足。由此产生的肌肉组织酸度增加刺激了产生疼痛的Aδ和C纤维上的酸敏感离子通道。也可能释放炎症介质,导致外周敏化和痛觉过敏。血清或血浆炎症标志物水平升高与跛行严重程度之间存在密切关系(图1)。
图1:潜在疼痛机制的概念模型:显示伤害感受性、炎症性和神经病理性疼痛通路如何导致不同疼痛表现的概念模型。
随着PAD向慢性肢体威胁性缺血(CLTI)进展,疼痛的特征和潜在机制发生变化。跛行可能源自深层肌肉组织的疼痛,缺血性静息痛通常是更表浅地皮肤中的感觉。此外缺血性静息痛也可能具有神经病理性成分。
长期缺血可导致周围神经病变,其通过多种机制引起疼痛,包括炎症过程以及过度敏感或过度活跃的伤害感受器引起的中枢敏化。与交感神经系统相互作用和传入神经元失衡相关的机制可导致疼痛综合征。慢性缺血也可能导致轴突变性,造成躯体和自主神经纤维损伤。
肢体截肢可能是另一个疼痛来源。随着疾病进展,截肢风险增加,在同时患有PAD和糖尿病的患者中可能尤其突出。幻肢痛在截肢者中很常见,终生患病率高达80%。血运重建后也可能出现慢性术后疼痛。女性、青壮年、受累组织量和手术方式等风险因素可能增加慢性术后疼痛的患病率。
症状表现的性别差异也已得到注意。女性似乎跛行患病率较低,但更常报告静息痛或非典型腿部症状(劳累和休息时疼痛)。此外患有PAD的女性比男性有更大的残疾和活动能力丧失。此外患有PAD的女性心境障碍和其他疼痛相关疾病的发病率更高。
PAD疼痛管理实践
最佳药物治疗,包括戒烟、抗血栓治疗(如阿司匹林、利伐沙班)、降糖药物(如SGLT-2抑制剂、GLP-1受体激动剂)、HMG-CoA还原酶抑制剂(即他汀类药物)和抗高血压药物,有助于PAD作为慢性动脉粥样硬化性疾病的整体管理。
在并发症治疗中,非阿片类药物和阿片类药物均用于PAD和CLTI的疼痛管理。由于疼痛是伤害感受性和神经病理性症状的混合,非甾体抗炎药、抗神经病理性疼痛药物(如加巴喷丁)和阿片类药物都在用于PAD的疼痛管理。在PAD中升级镇痛治疗以缓解疼痛、改善步行距离和生活质量的效果仍不确定。
非甾体抗炎药有一定应用前景,但存在肾脏和心脏风险。抗抑郁药和抗癫痫类药物主要针对神经病理性疼痛,可减少阿片类药物使用,但支持其预防幻肢痛的证据尚无定论。
其他各种药物,如前列腺素类药物、西洛他唑、萘呋胺酯、己酮可可碱、丁咯地尔、肉碱和丙酰左旋肉碱,显示出有限的疗效。
因此,PAD的疼痛治疗应从推荐监督下的运动疗法开始,然后是应用西洛他唑,两者均为I类适应症。尽管其他疗法建议用于疼痛治疗,但美国心脏协会PAD指南既未推荐也未提及非阿片类或阿片类药物。
虽然CLTI的血运重建(开放手术或血管内介入手术)仍然是缓解缺血性疼痛的主要手段,但相当一部分患者可能受益于非血运重建方案。常用方法包括脊髓电刺激、腰交感神经切除术、间歇性充气加压和高压氧治疗。指南中提到在精心选择的患者中使用为弱推荐,以降低截肢风险和缓解疼痛。
目前没有针对PAD患者的疼痛管理标准,大多数建议基于专家经验,最近的初步数据表明,PAD患者在血运重建后特别容易发生高剂量阿片类药物使用。在有血运重建史和PAD严重程度恶化的患者中,阿片类药物使用增加,诊断为CLTI的患者高阿片类药物使用的几率超过60%。
在PAD中,阿片类药物使用与下肢搭桥手术后并发症风险更高、入院费用更高、住院时间延长、成瘾、以及更高的截肢风险相关。
未来方向
意识:我们对疼痛及其在PAD管理中作用的理解仍存在多重差距。需要提高对PAD疼痛现象学和多维度的认识,重点是基于PAD严重程度、心理困扰、疼痛信念和功能障碍行为进行风险分层。此外共存疼痛综合征及其如何影响PAD的疼痛体验和结局是未来研究的领域。
教育:PAD护理团队成员和PAD患者对疼痛模型和基础理论缺乏了解可能阻碍有效管理。需要进一步针对PAD临床医生和PAD患者开展关于有效疼痛管理策略的教育工作,以解决这些差距并促进在PAD护理中对疼痛采取生物心理社会方法。
研究:对PAD疼痛机制和病理生理学方面的见解正在发展,强调需要更深入地了解伤害感受性、炎症性和神经病理性疼痛通路。由于年龄、性别、种族、民族或合并症(如阿片类药物使用障碍)等因素导致的亚组间疼痛表达变异性和疼痛负担差异需要进一步研究,特别是在易截肢的高风险个体中。研究健康的社会决定因素以及地区、州和国家层面的政策对于全面理解和解决这些差异至关重要。
评估:PAD应被视为一种复杂的疼痛综合征,需要进一步探索其与结局的关联并确定干预目标。结合生物心理社会框架的新评估方法对于开发针对PAD人群的疼痛管理精准医学模型至关重要。
管理:缺乏PAD疼痛管理标准,但理想情况下,此类标准将导致记录阿片类药物使用率以及长期使用和PAD并发症的相关风险。将疼痛专家纳入未来基于团队的PAD护理对于有效解决与PAD和其他疾病相关的慢性疼痛需求以及最小化阿片类药物相关风险至关重要。
参考文献:Smolderen KG, Ujueta F, Buckley Behan D, et al. Understanding the Pain Experience and Treatment Considerations Along the Spectrum of Peripheral Artery Disease: A Scientific Statement From the American Heart Association[J]. Circ Cardiovasc Qual Outcomes, 2025 Mar;18(3):e000135.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言

















#神经病理性疼痛# #外周动脉疾病#
4 举报