【产麻新谭】硬膜外镇痛后剖宫产母体和胎儿血浆游离罗哌卡因浓度的相关性
2025-05-25 古麻今醉网 古麻今醉网 发表于上海
一项前瞻性观察试验,通过分析母体和胎儿罗哌卡因浓度之间的潜在关联,为我们评估胎儿的局麻药暴露提供了思路。
局部麻醉药常用于硬膜外分娩镇痛,这类药物通过硬膜外腔吸收进入母体循环后可能导致胎儿暴露。罗哌卡因是一种酰胺类局部麻醉药,也是产科麻醉中常用局麻药,以蛋白质结合和游离形式存在于血浆中,其中游离型是引发毒性作用的主要因素。
局部麻醉药的血浆浓度与中枢神经系统(CNS)毒性之间存在关联。在产科硬膜外镇痛时,游离罗哌卡因可经多种途径影响并进入胎儿循环。一项研究表明,产妇的罗哌卡因暴露量介于57mg到225mg之间[1],新生儿由于蛋白质结合能力较弱及血清α1-酸性糖蛋白(AAG)水平较低,更容易受到局部麻醉药毒性作用的影响。
近期发表于《International Journal of Obstetric Anesthesia》一项前瞻性观察试验,通过分析母体和胎儿罗哌卡因浓度之间的潜在关联,为我们评估胎儿的局麻药暴露提供了思路[2]。
方法
在这项前瞻性单中心研究中,符合以下标准的产妇被纳入研究:1.采用连续硬膜外分娩镇痛,2.年龄>18岁,3.有剖宫产指征时,在现有硬膜外镇痛下,硬膜外推注罗哌卡因后行剖宫产。排除标准为:紧急分娩或改腰麻者。所有受试者均在入组前签署书面知情同意书。
L3-4或L4-5硬膜外穿刺,置入硬膜外导管,给予负荷量0.2%罗哌卡5-15ml(总量10-30mg)和舒芬太尼10μg,直至产妇视觉模拟评分(VAS)降至0-3分。若在首次负荷量后VAS评分未降低至3分以下,可追加0.2%罗哌卡因5ml,随后以4ml/h速度持续泵注(1.6mg/ml罗哌卡因+0.05μg/ml舒芬太尼)。患者自控剂量4ml,锁定时间20min。4h最大输注量为40ml(罗哌卡因64mg+舒芬太尼2μg)。出现运动阻滞时立即停止输注。当有剖宫产指征时停止持续泵注,推注0.75%罗哌卡因10-30ml(总量75-225mg)及舒芬太尼10μg,直至感觉阻滞平面达T4-T5。
收集母体人口统计学数据包括年龄、体重、身高、体重指数(BMI)、孕周、病史、常规用药及妊娠相关疾病。新生儿资料包括出生体重及1、5、10min Apgar评分。手术相关资料包括剖宫产指征、硬膜外镇痛持续时间、罗哌卡因给药剂量、术中失血量与静脉输液量(失血量通过带有刻度的容器测定)。
在硬膜外镇痛开始时(基线,T0)、连续硬膜外镇痛结束时(有指征要进行剖宫产时,T1)和分娩时(T2)采集产妇外周静脉血样本。T2时,产科医生采集新生儿脐静脉血样本,检测罗哌卡因的血浆总浓度和游离浓度。
研究的主要终点是分娩时母体静脉与脐静脉血清游离罗哌卡因浓度。次要终点是T1时母体静脉血罗哌卡因总浓度及游离浓度,T2时母体与脐静脉血罗哌卡因总浓度。
结果
共招募了128例要求硬膜外镇痛的足月产妇,最终纳入39例。产时剖宫产指征为产程停滞(n=25)、胎心监护异常(n=10)、先兆子宫破裂(n=2)、羊膜感染综合征(n=1)及不明原因感染(n=1)。所有手术麻醉均通过原硬膜外导管推注局麻药完成,无需更改麻醉方式。
母体与新生儿基线资料见表1。
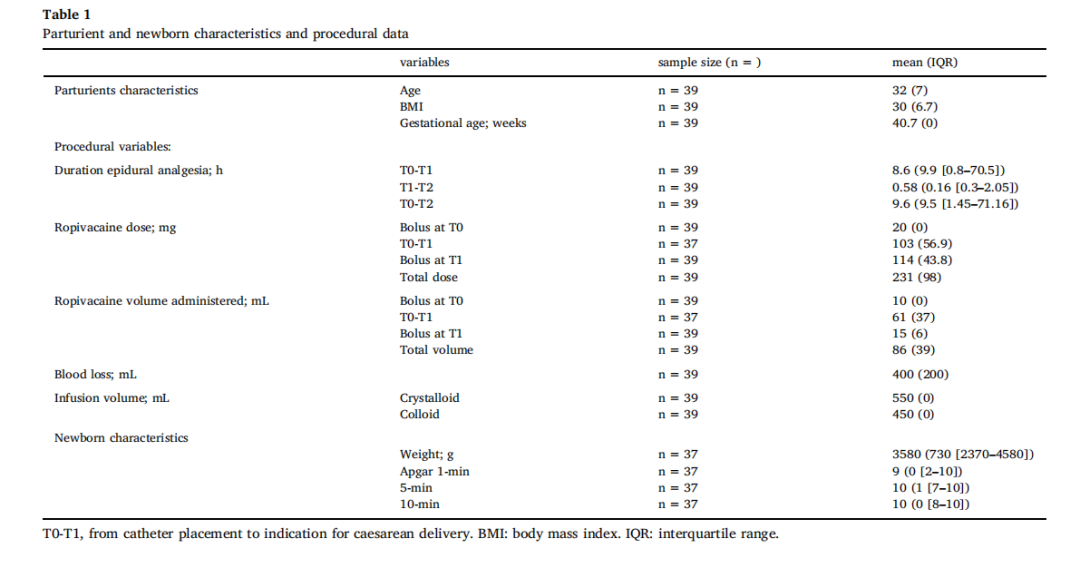
各时间点罗哌卡因血药浓度见表2。T0时未检出;T1时母体总/游离浓度均低于T2时;T2时母体与脐血游离浓度无显著差异(P=0.46)。
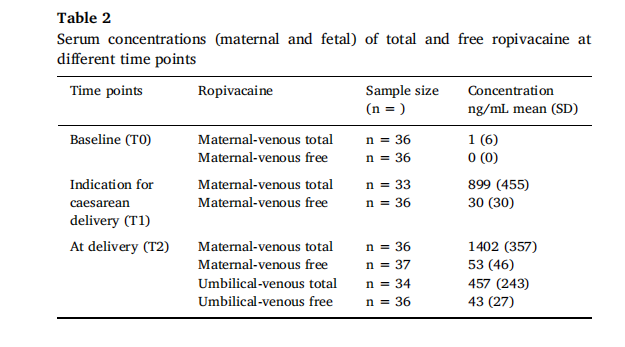
母胎游离罗哌卡因浓度在T2时呈显著正相关(r=0.873,P<0.00001)(图1)。
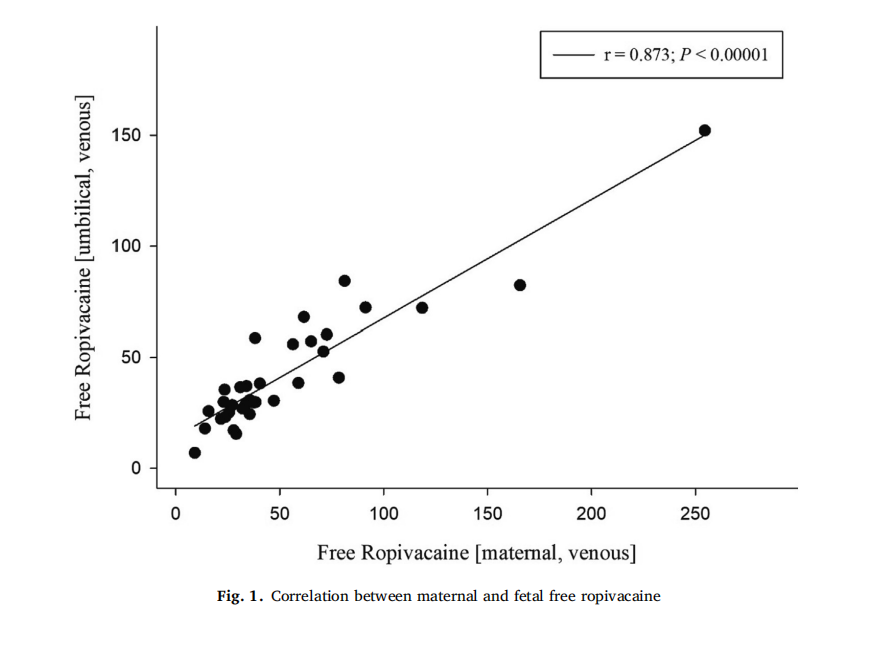
根据硬膜外镇痛持续时间(>400min[n=25] vs <400min[n=14])进行亚组分析,结果显示,无论镇痛时长如何,母胎游离罗哌卡因浓度均存在显著相关性(>400min组r=0.855,P<0.0001;<400min组r=0.964,P<0.0001)(图2)。
结论:分娩时母胎游离罗哌卡因浓度存在显著相关性,该相关性与硬膜外镇痛持续时间无关。
产麻新谭·点评
已证实,局部麻醉药血药浓度与中枢神经系统(CNS)和心血管毒性之间存在关联,且中枢神经系统症状通常先于心血管症状出现[3]。健康志愿者发生CNS毒性反应的游离罗哌卡因阈值为150 ng/ml[4],本研究中产妇达到游离罗哌卡因的阈值剂量2 次(254 ng/ml和 165 ng/ml),新生儿1次(152 ng/ml),但达到游离罗哌卡因毒性阈值的新生儿Apgar评分为 9/10/10,提示本病例无临床相关的局麻药毒性表现,但需警惕局麻药全身毒性(LAST)可能存在迟发反应。这项单中心研究证实了在分娩时母体与胎儿体内游离罗哌卡因浓度呈显著相关性,通过测定母体血中游离罗哌卡因浓度来评估新生儿药物暴露水平具有可行性。
本研究中产妇在产时剖宫产期间接受了更高总剂量的罗哌卡因(持续输注联合推注给药),但母胎平均罗哌卡因游离浓度(53 ng/mL、43 ng/mL)却低于Porter等报道的140 ng/ml[1],这颠覆了"总剂量越高游离浓度必然也越高"的传统认知。
亚组分析显示,不同镇痛时长组间游离罗哌卡因浓度无显著差异,因此,硬膜外镇痛持续时间似乎并不能作为预测母体或胎儿罗哌卡因暴露程度的可靠指标。
与游离罗哌卡因不同,本研究中测得的总罗哌卡因浓度(包括产妇和新生儿)均高于先前报道的数据[5,6]。考虑到本研究使用的罗哌卡因总剂量显著高于其他研究者的报告值,这一结果符合预期。总罗哌卡因与游离罗哌卡因浓度间的显著差异可能源于其蛋白结合特性——罗哌卡因主要与α1-酸性糖蛋白(AAG)结合。研究表明,持续硬膜外输注期间总罗哌卡因浓度持续上升,而游离浓度则达到稳态[7]。
在临床麻醉实践中,可根据母胎游离罗哌卡因浓度的显著相关性,调整给药剂量,优化麻醉方案,加强胎儿监护,充分评估胎儿暴露风险及预后,保障新生儿安全。
参考文献
[1] Porter JM, Kelleher N, Flynn R, Shorten GD. Epidural ropivacaine hydrochloride during labour: protein binding, placental transfer and neonatal outcome. Anaesthesia. 2001;56:418–423.
[2] Amian J, Weber CF, Sonntagbauer M, et al. Association of free maternal and fetal ropivacaine after epidural analgesia for intrapartum caesarean delivery: a prospective observational trial.Int J Obstet Anesth. 2024;58:103975.
[3]Aarons L, Sadler B, Pitsiu M, Sjövall J, Henriksson J, Molnár V. Population pharmacokinetic analysis of ropivacaine and its metabolite 2',6'-pipecoloxylidide from pooled data in neonates, infants, and children. Br J Anaesth. 2011;107:409–424.
[4] Riff C, Le Caloch A, Dupouey J, et al. Local anesthetic plasma concentrations as a valuable tool to confirm the diagnosis of local anesthetic systemic toxicity? A report of 10 years of experience. Pharmaceutics. 2022;14:708.
[5] Irestedt L, Ekblom A, Olofsson C, Dahlström AC, Emanuelsson BM. Pharmacokinetics and clinical effect during continuous epidural infusion with ropivacaine 2.5 mg/ml or bupivacaine 2.5 mg/ml for labour pain relief. Acta Anaesthesiol Scand. 1998;42:890–896.
[6] Morton CP, Bloomfield S, Magnusson A, Jozwiak H, McClure JH. Ropivacaine 0.75% for extradural anaesthesia in elective caesarean p: an open clinical and pharmacokinetic study in mother and neonate. Br J Anaesth. 1997;79:3–8.
[7] Burm AG, Stienstra R, Brouwer RP, Emanuelsson BM, van Kleef JW. Epidural infusion of ropivacaine for postoperative analgesia after major orthopedic surgery: pharmacokinetic evaluation. Anesthesiology. 2000;93:395–403.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言


















#剖宫产# #硬膜外镇痛#
25 举报