临床决策:两侧均肺结节,有囊腔灶也有淡纯磨,手术的取舍决策之道
2025-06-15 叶建明 叶建明说结节 发表于上海
患者两肺结节,右肺上叶为囊腔灶,左肺上叶为淡磨玻璃影,考虑肿瘤范畴。因两侧可能需手术,且右侧病灶更易行楔形切除、病理类型可能更严重,故先处理右侧,术后病理为慢性炎伴纤维化及肺泡上皮不典型增生。
前言:影像没法等同于病理,但影像能提示风险;决策没有100%的对错,但有权衡利弊的考量;手术方式也无绝对该如何,但全局和整体观该是根本。今天分享的这位结友是两肺结节,其中右侧的是囊腔灶,左侧的纯而淡的磨玻璃影,临床上我们到底该如何决策考虑。我们的思考与你分享,肯定不能认定必为最优,但可作为大家的借鉴。
简要病史:
患者,女性,检查发现肺结节来诊。初次到我门诊时2024年7月份时,由于当时查了CT不久,基于密度还淡,风险还不高,所以建议其过段时间到杭州市肿瘤医院来复查靶扫描后再决定后续干预与否。
影像展示与分析:
之前的影像没有保留,下面的是2025年5月到杭州市肿瘤医院复查时的影像:
非薄层平扫:
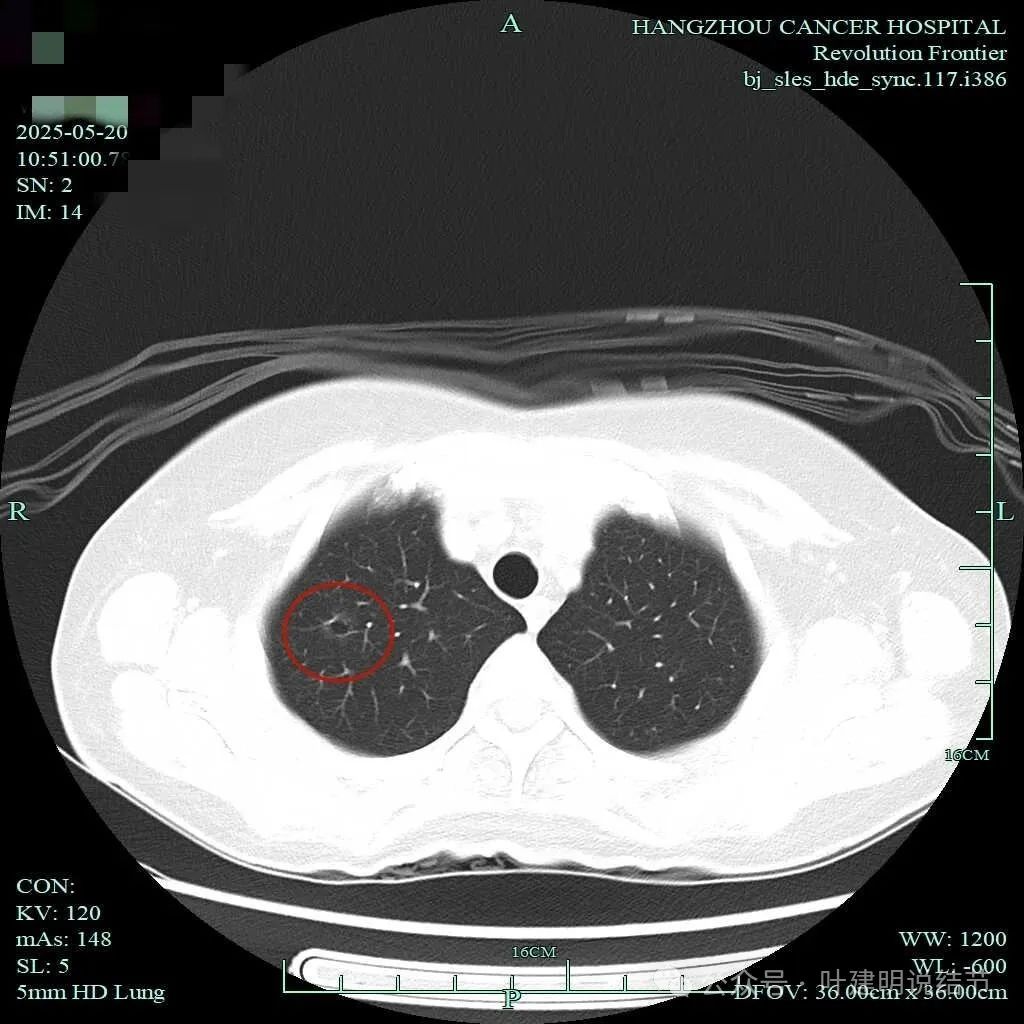
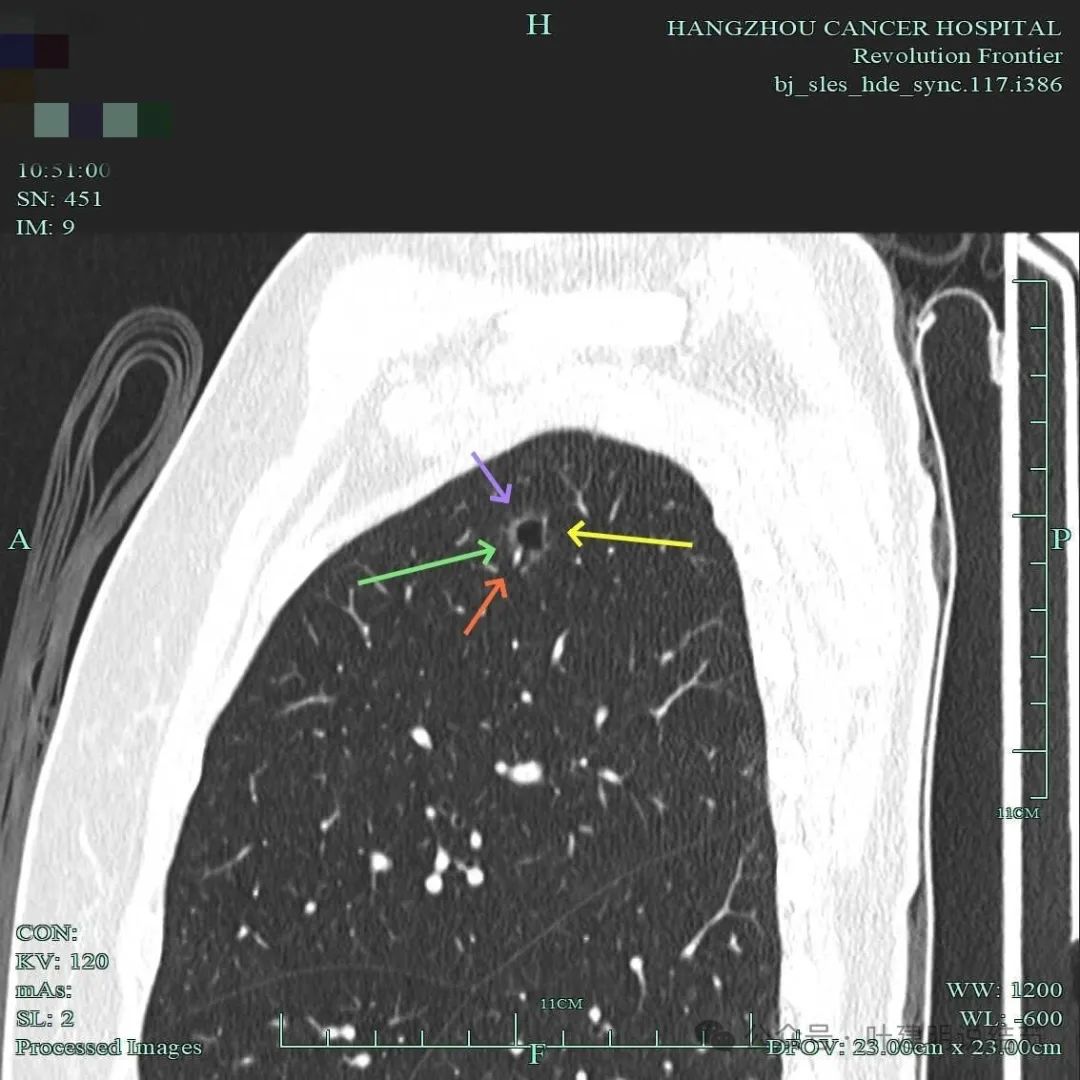
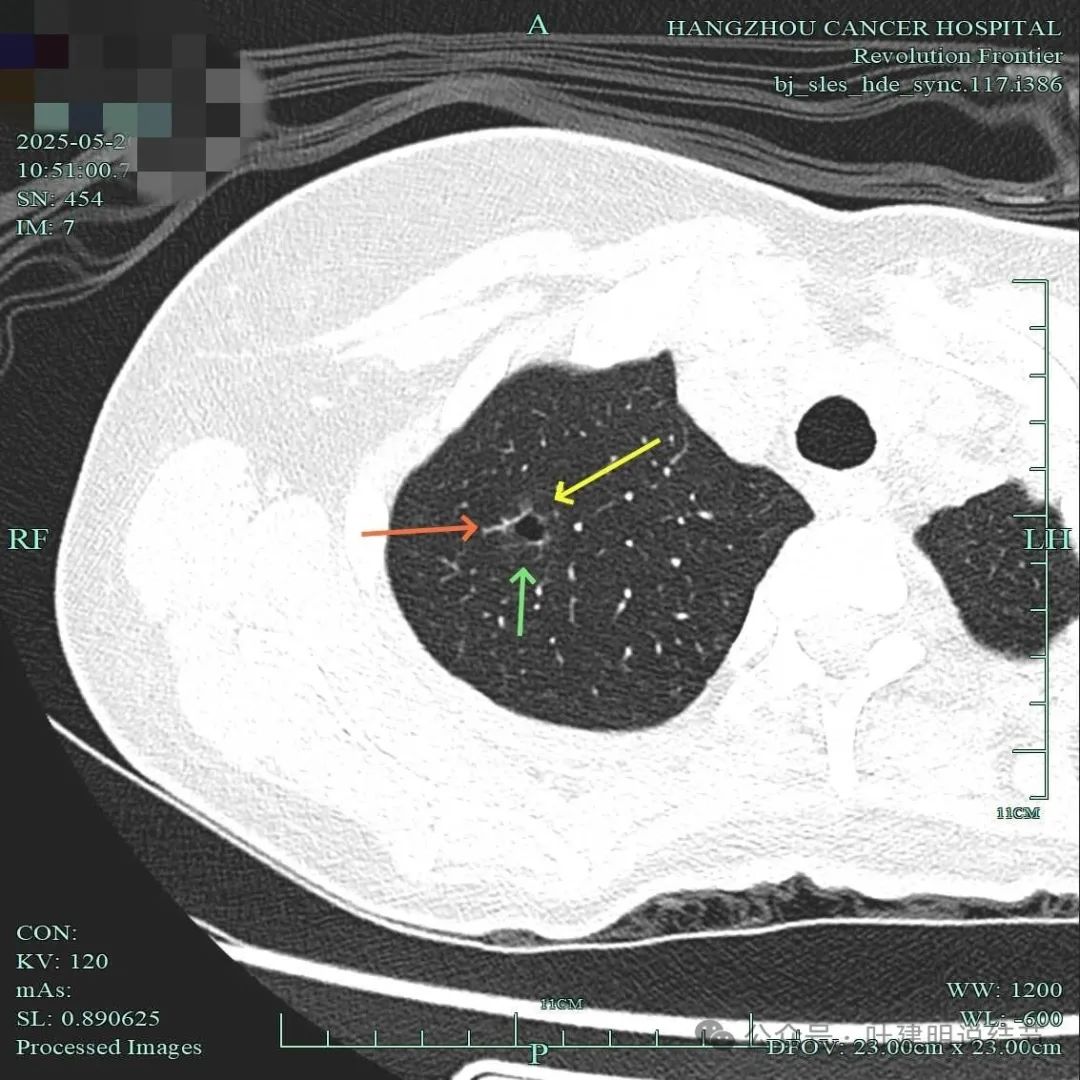
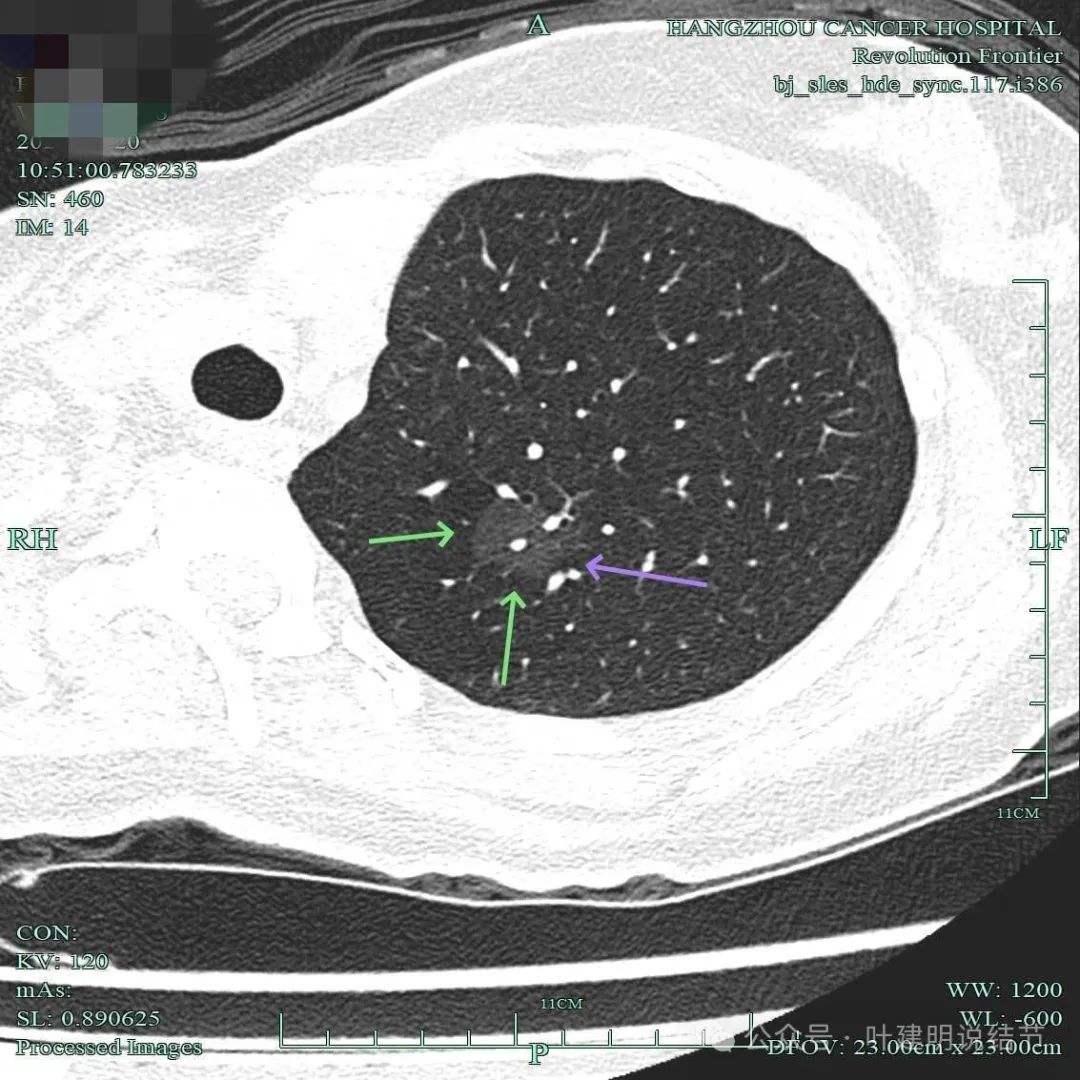
右肺上叶囊腔灶,总体密度淡,但囊壁有少许密度偏高成分,边缘似有毛刺,毛刺稍显细长,不是很锐利。
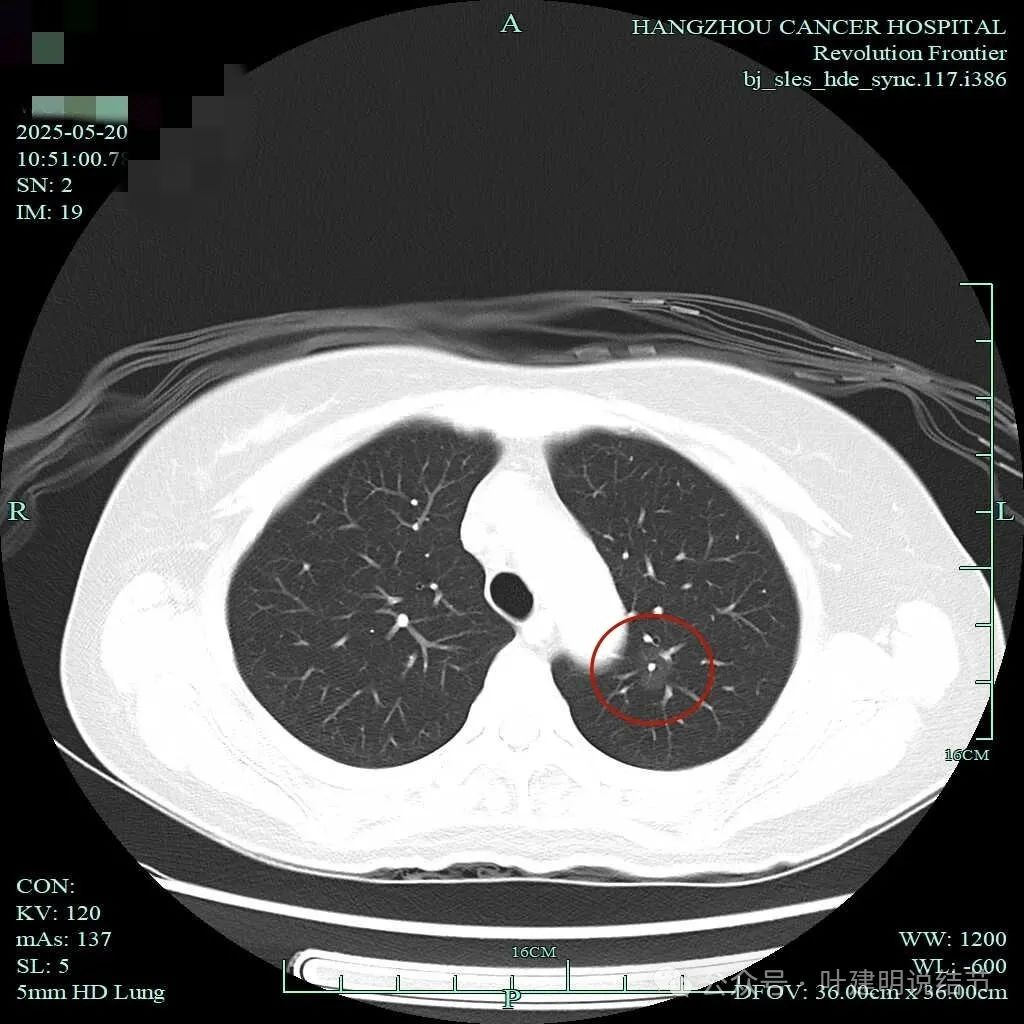
左上靠得比较中间的位置有淡磨玻璃结节,轮廓与边界清,要考虑是肿瘤范畴的,但因密度低风险仍不算高。
薄层影像:
右上结节有边缘毛刺,灶内囊腔,整体轮廓清,囊壁厚薄不均,有血管进入囊壁,符合我之前总结的囊腔型肺癌三要素。
左上病灶密度淡,但轮廓与瘤肺边界清,灶内有血管穿行,也有小空泡征。
靶重建影像:
右上病灶:
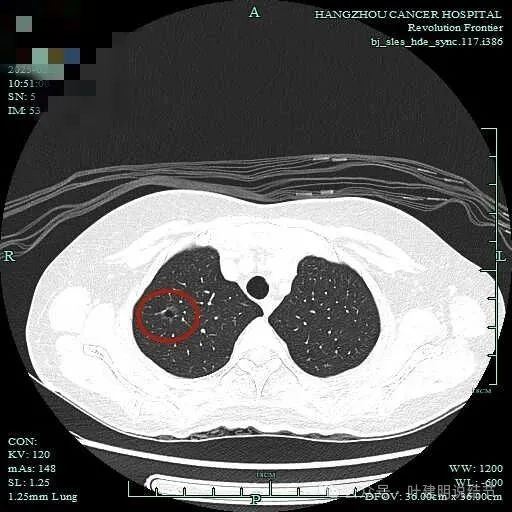
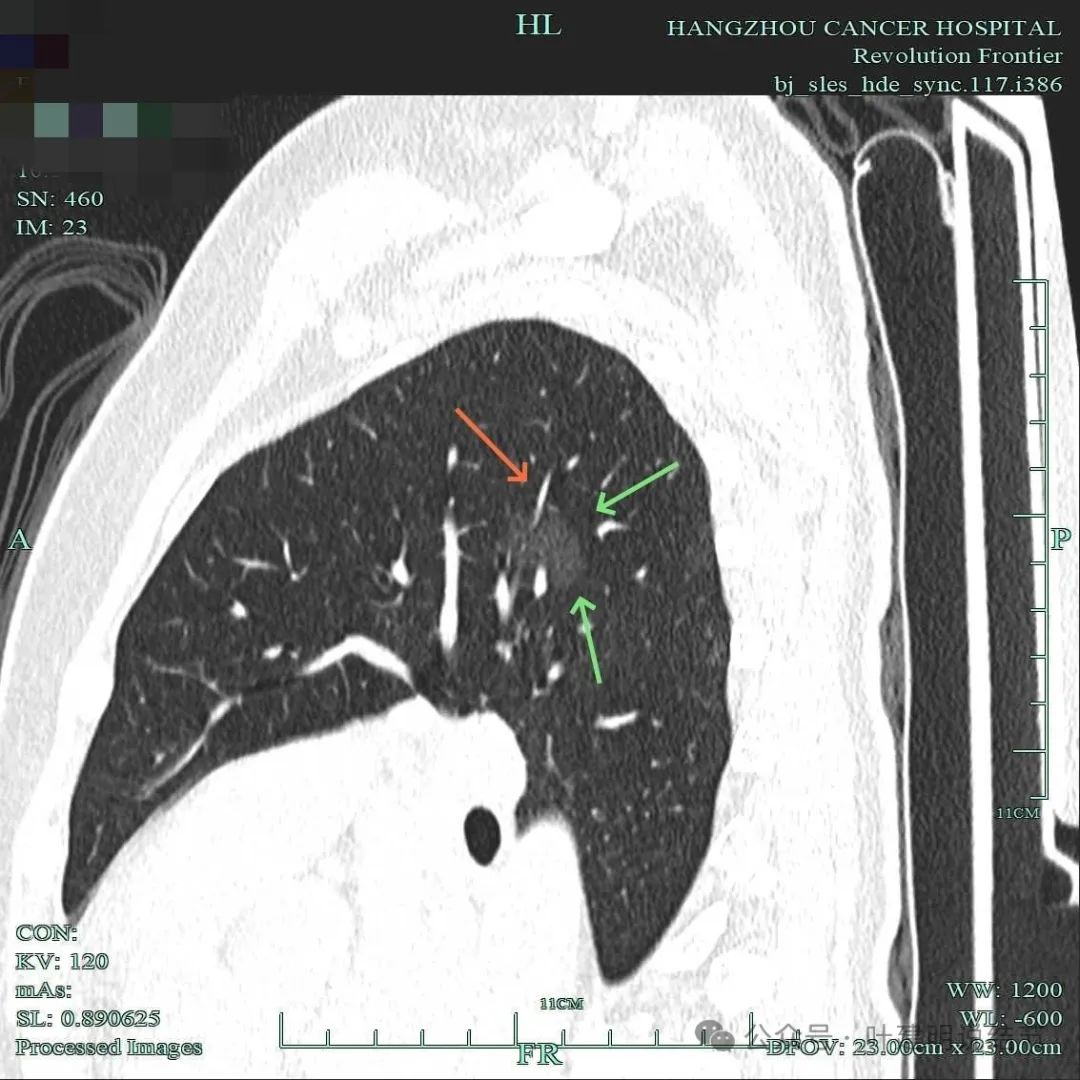
边缘毛刺明显,囊壁厚薄不均,有血管进入囊壁,整体轮廓与边界清。
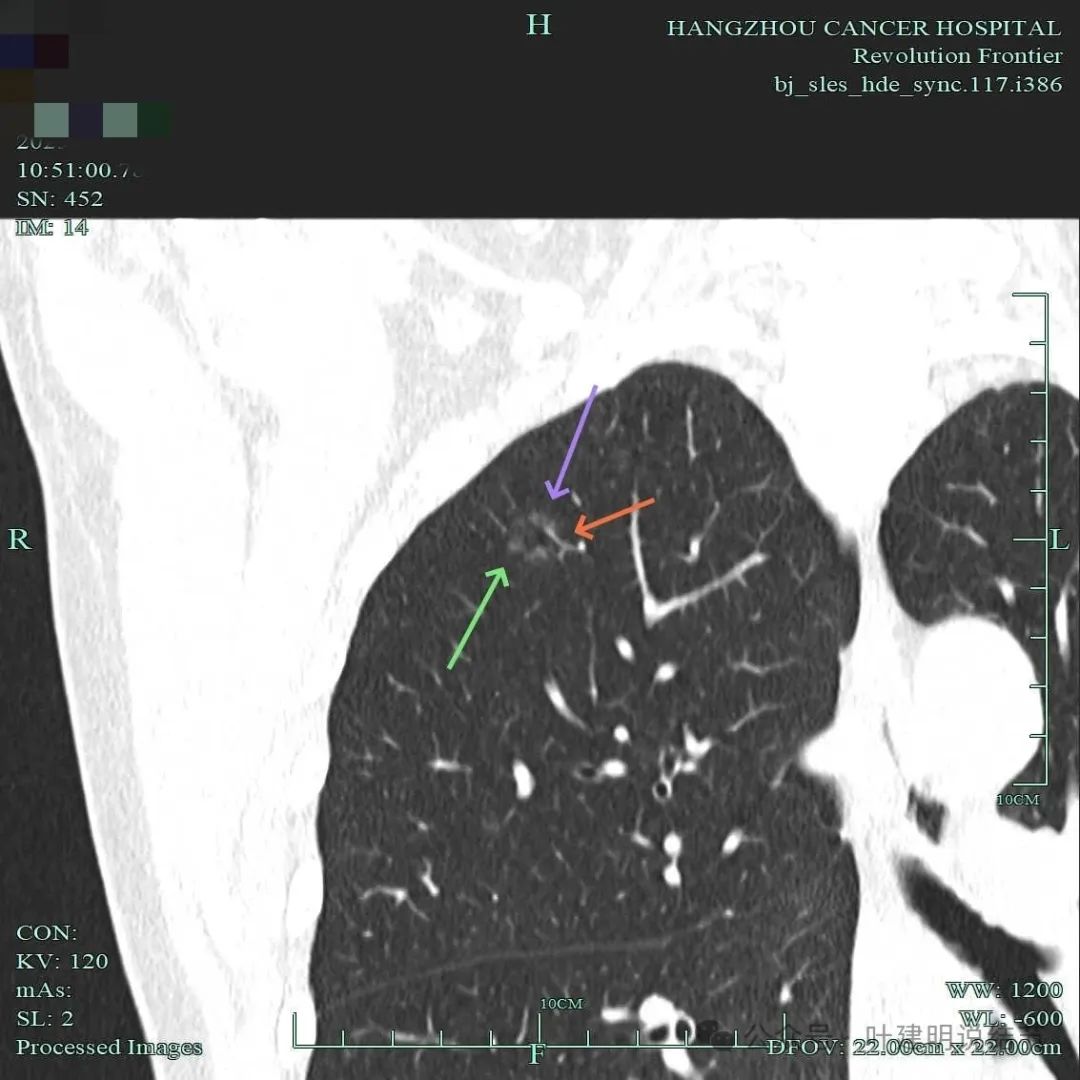
血管进入囊壁,囊壁磨玻璃成分密度略显杂乱,表面不平,囊腔内壁不平整,部分边缘有细毛刺。
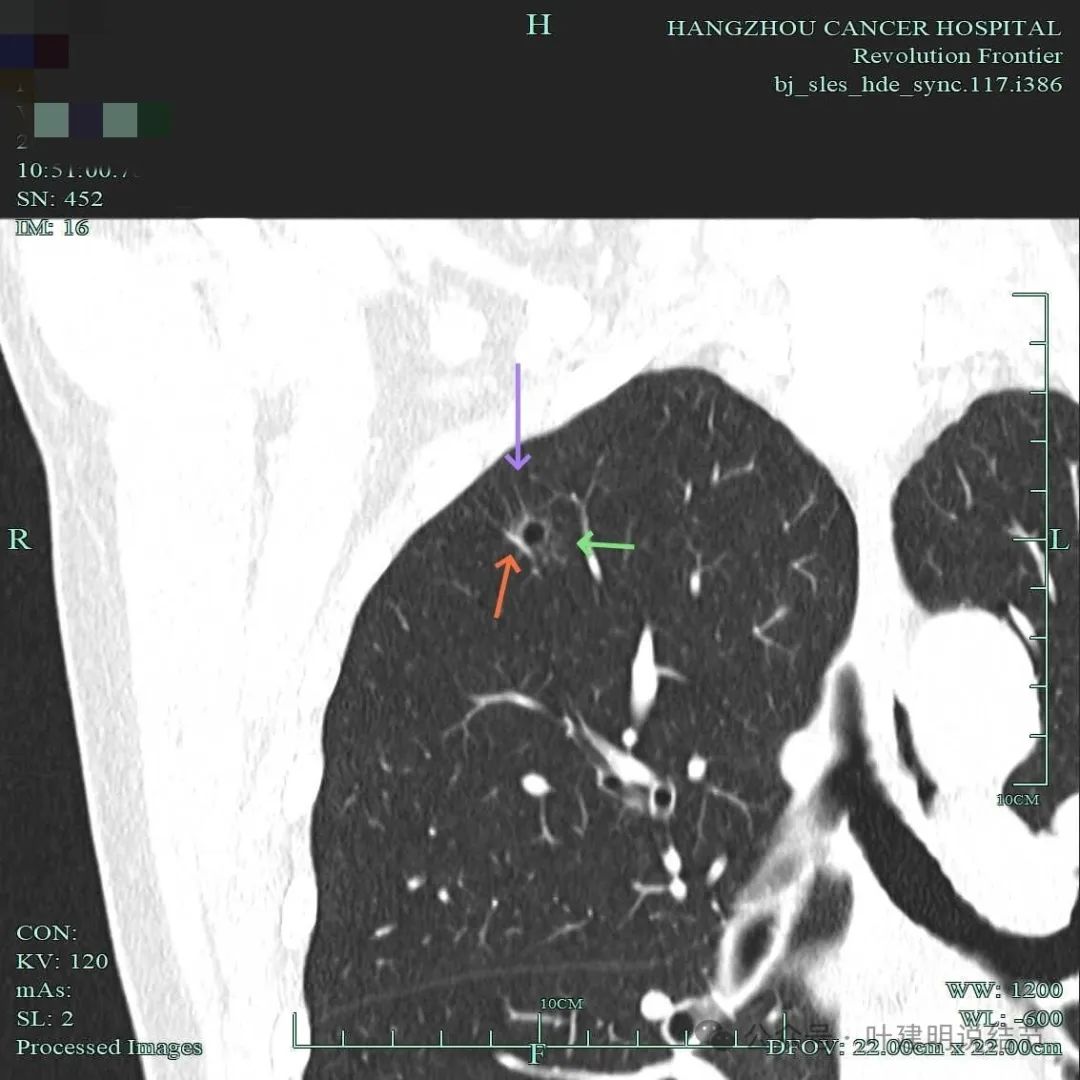
明显的血管走行于囊壁内,这个视角看,部分毛刺过于细长。
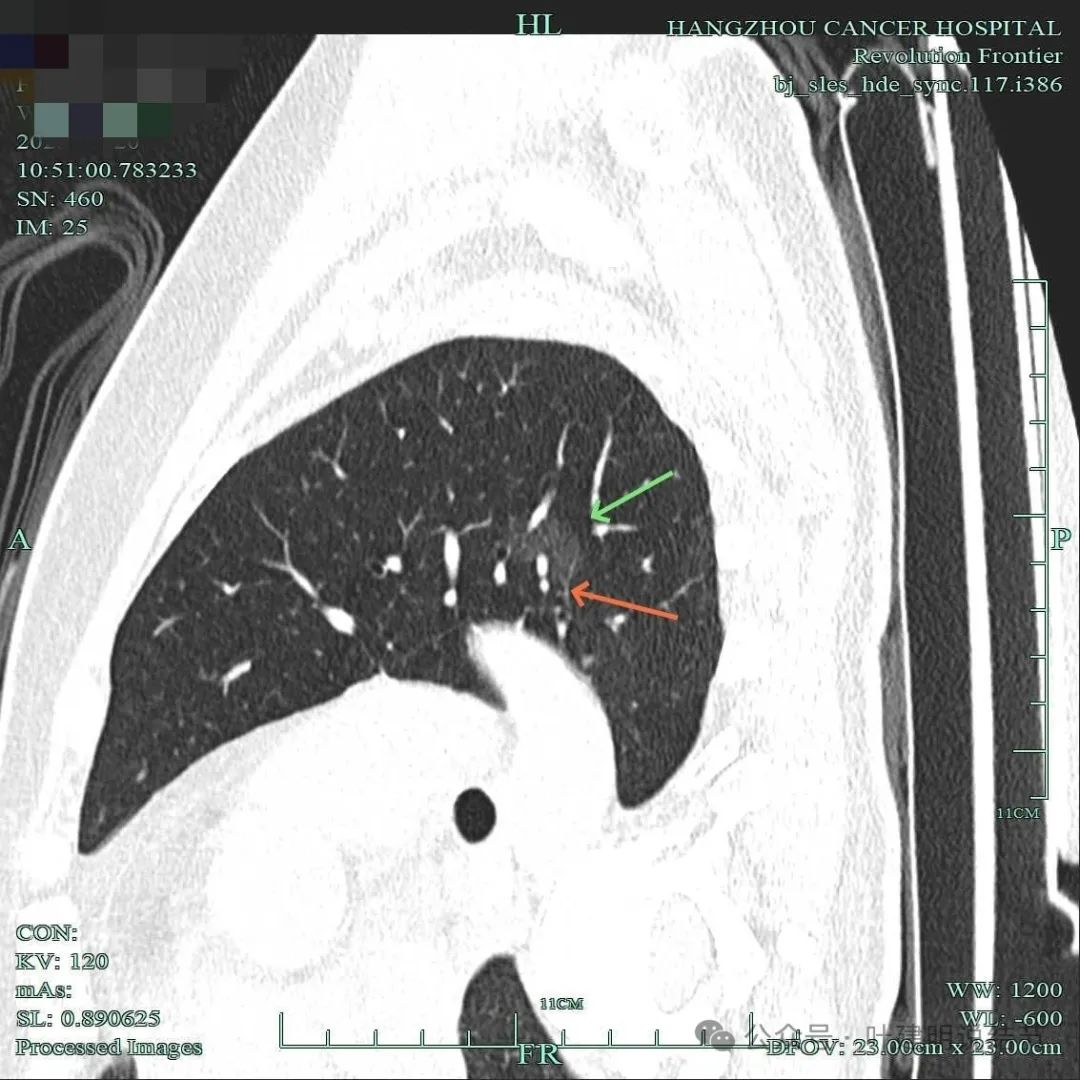
血管进入囊壁,轮廓稍模糊。
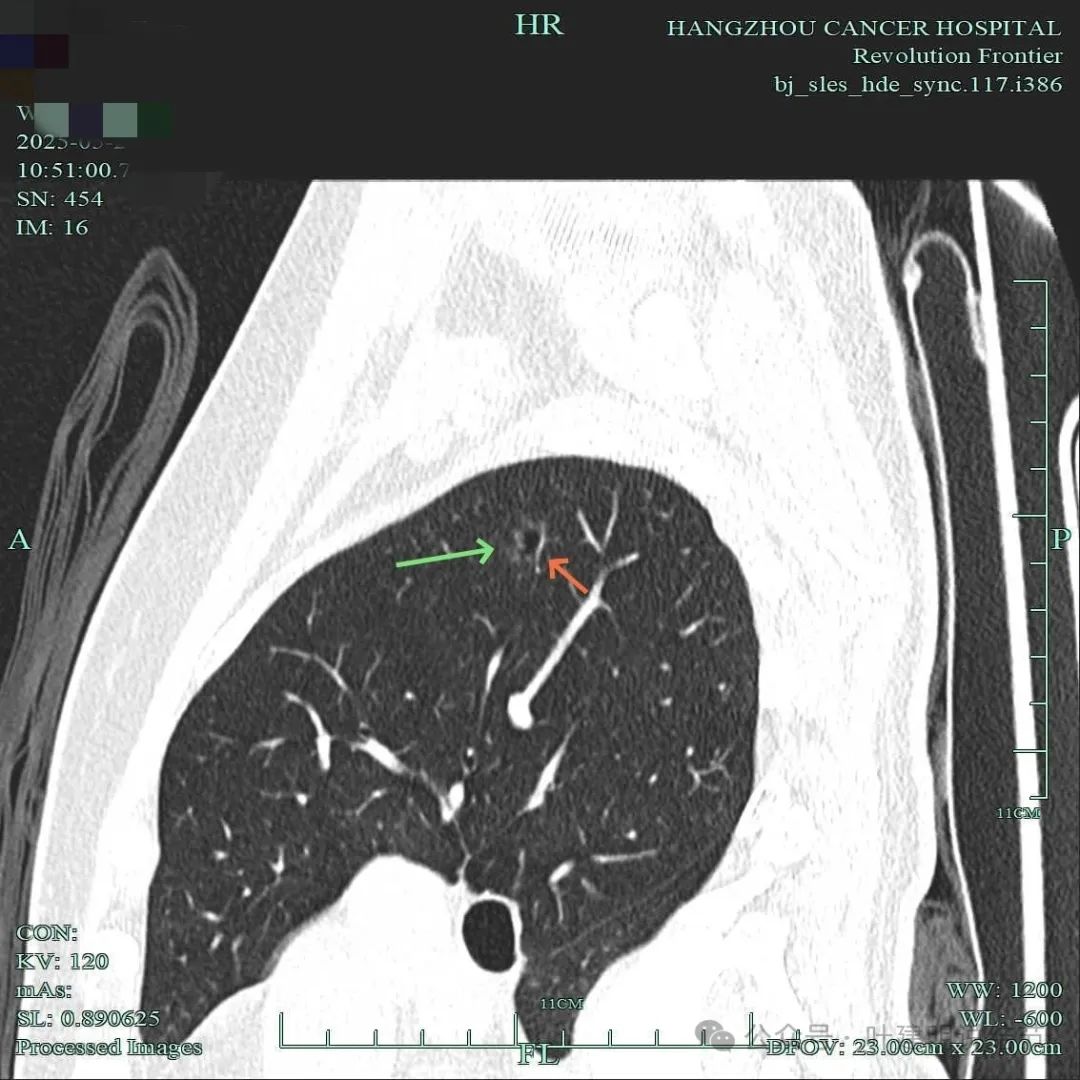
血管进入囊壁,表面不平,整体轮廓较清。
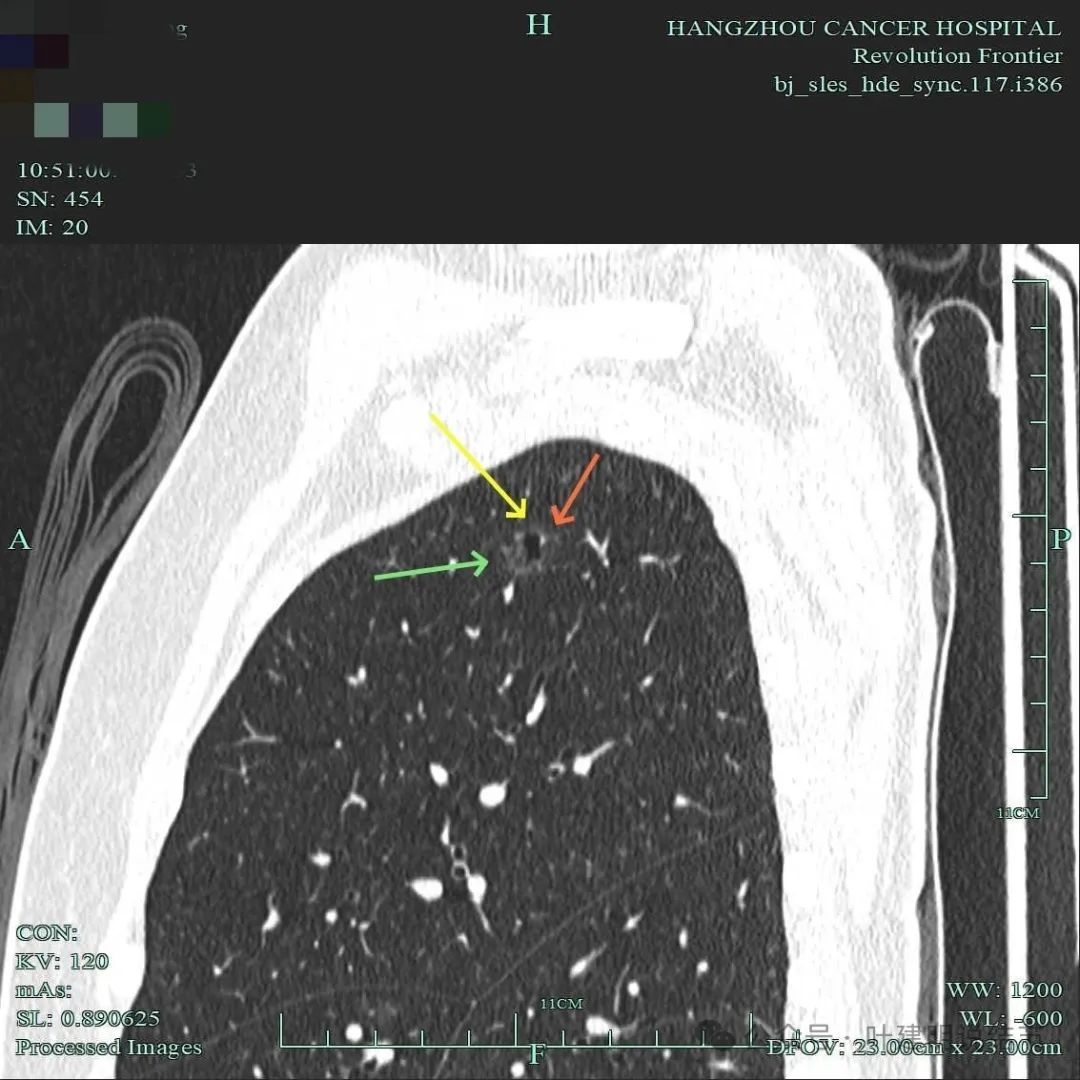
病灶整体显得稍淡,但壁内有点状密度偏高地方。
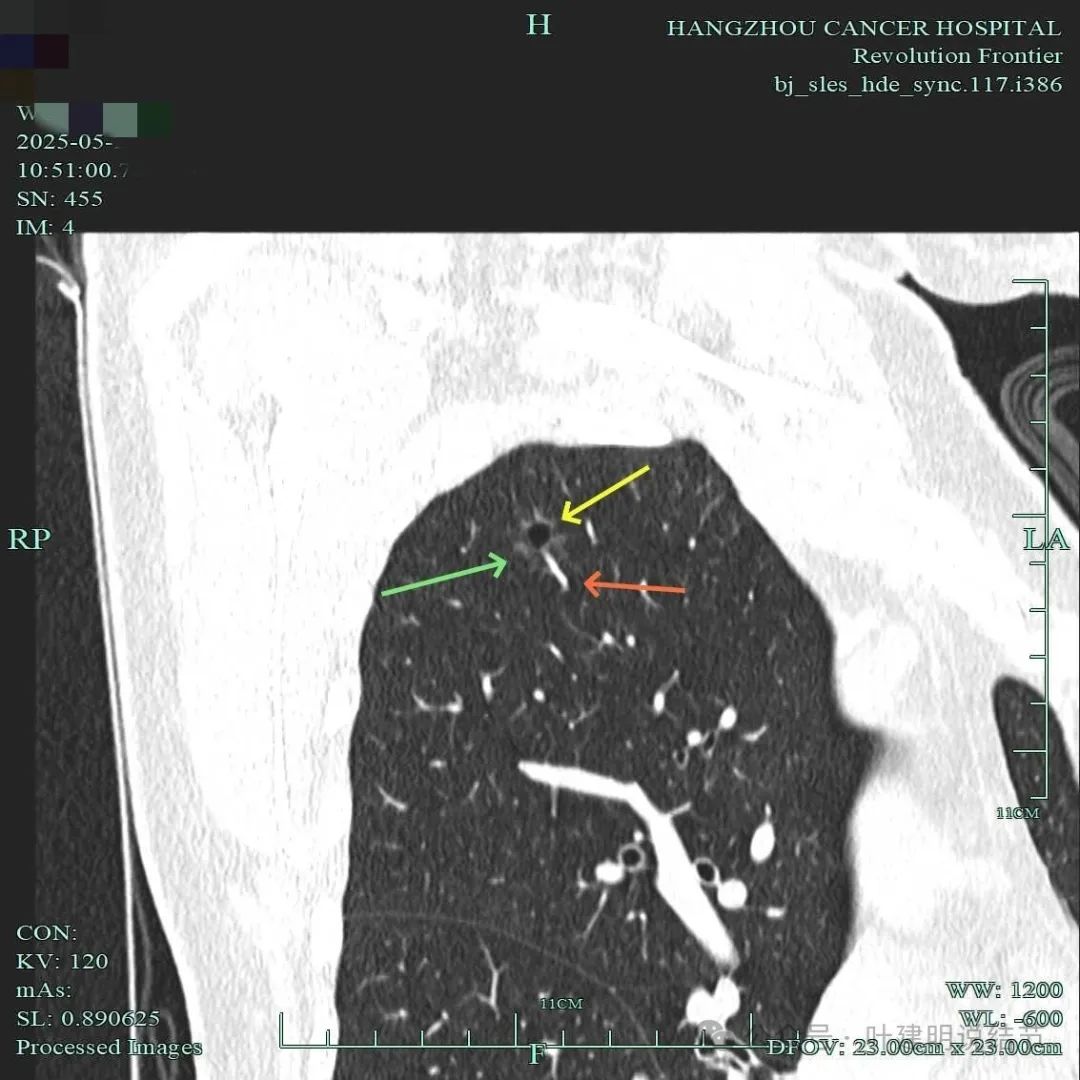
血管进入,表面不平,囊壁厚薄不均。
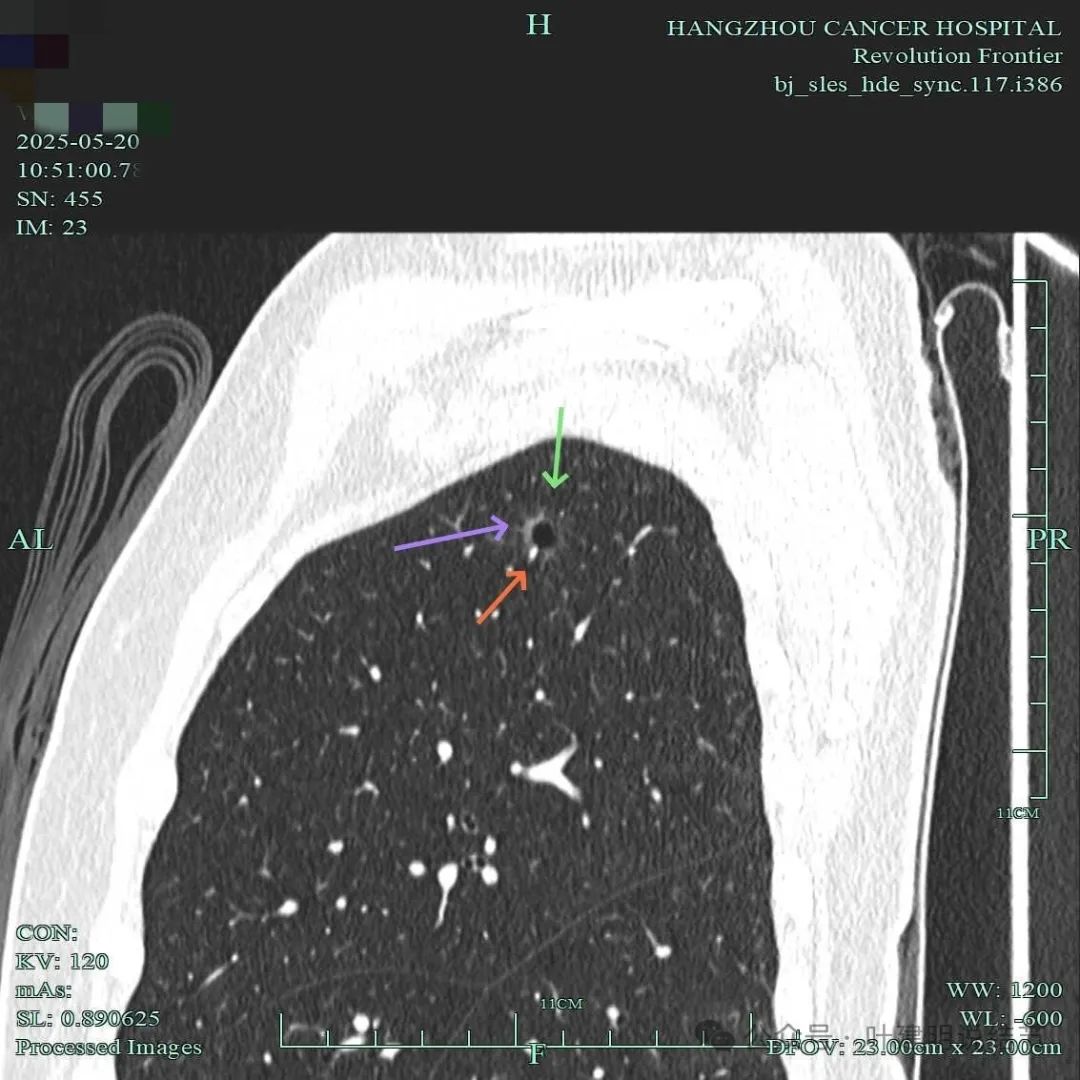
基本磨玻璃密度,囊壁不均,血管进入囊壁。
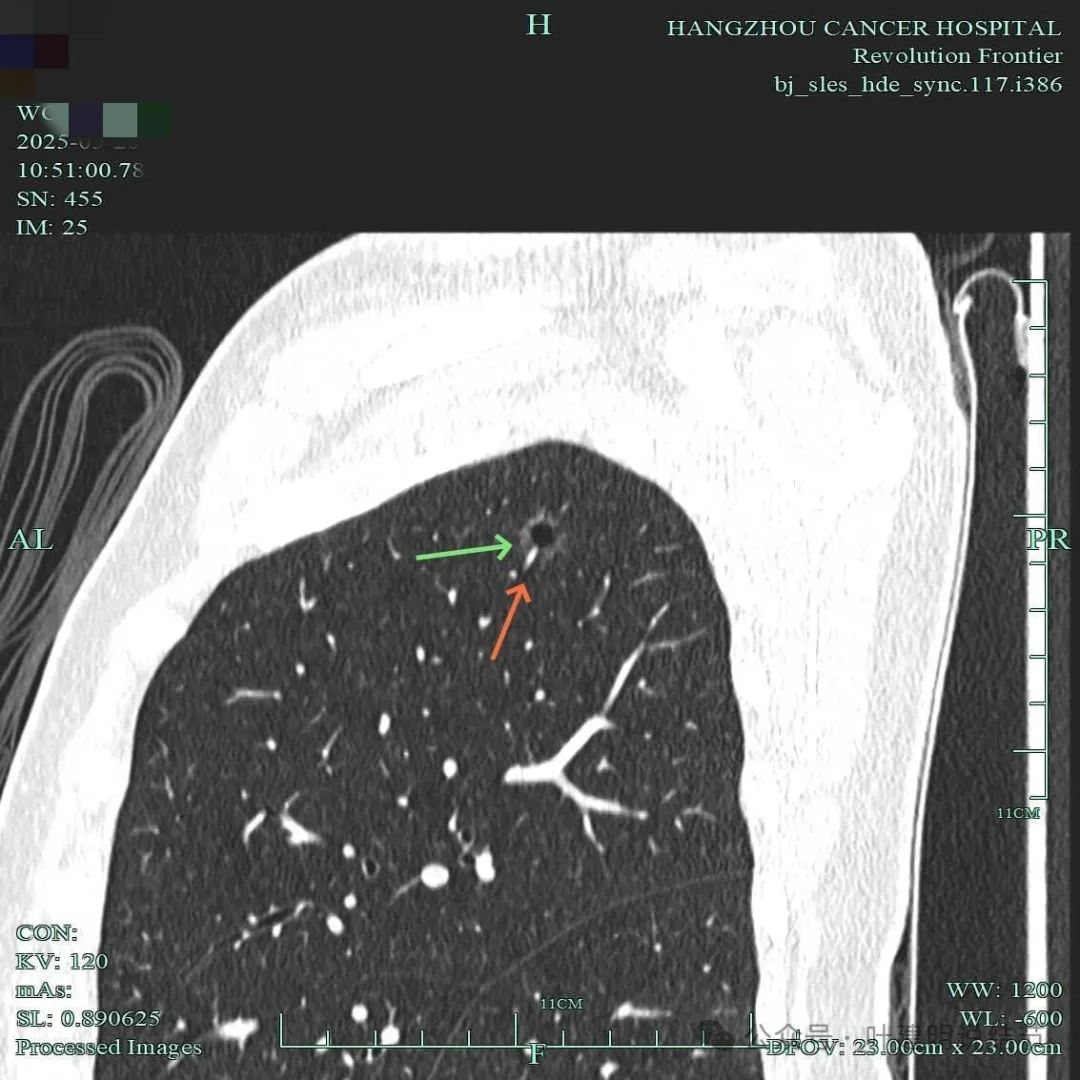
此视角显得典型囊腔灶,内壁稍不光,外面的边缘不平,有毛刺征,有血管进入囊壁,囊壁厚薄不均,是较为典型的囊腔型肺癌的表现的影像。
左上病灶:
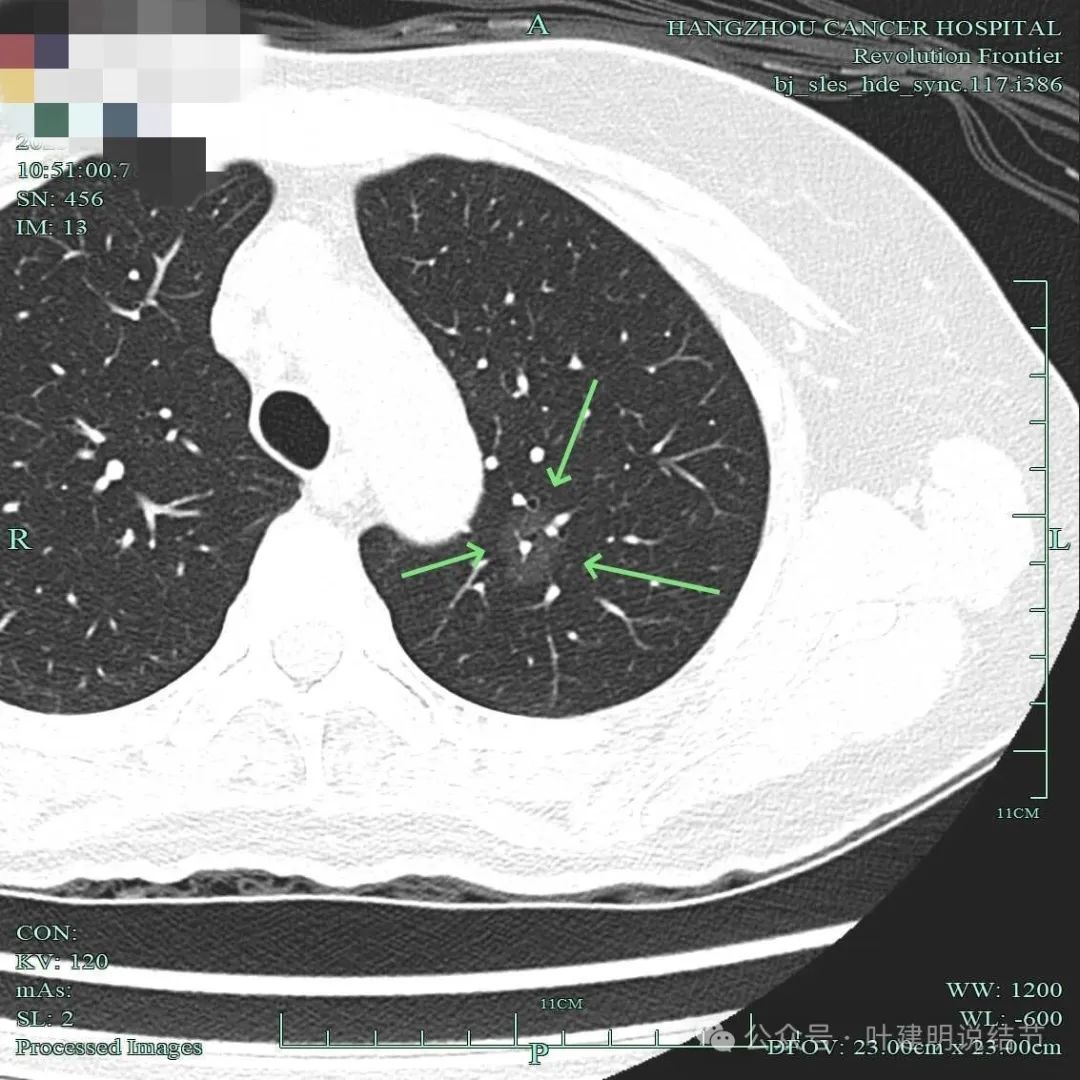
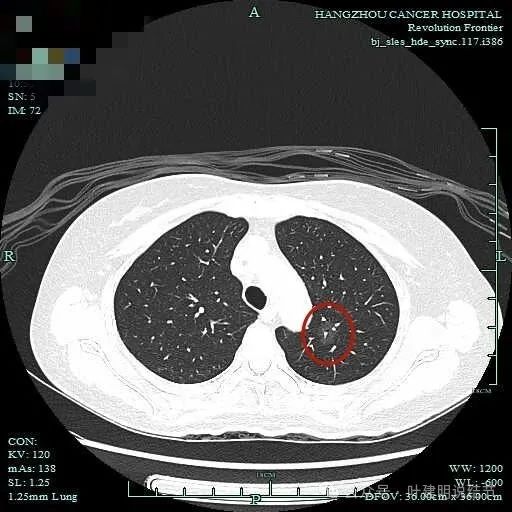
密度很淡,但灶内显然有血管穿过,也有小的空泡征,整体轮廓与瘤肺边界很清楚。
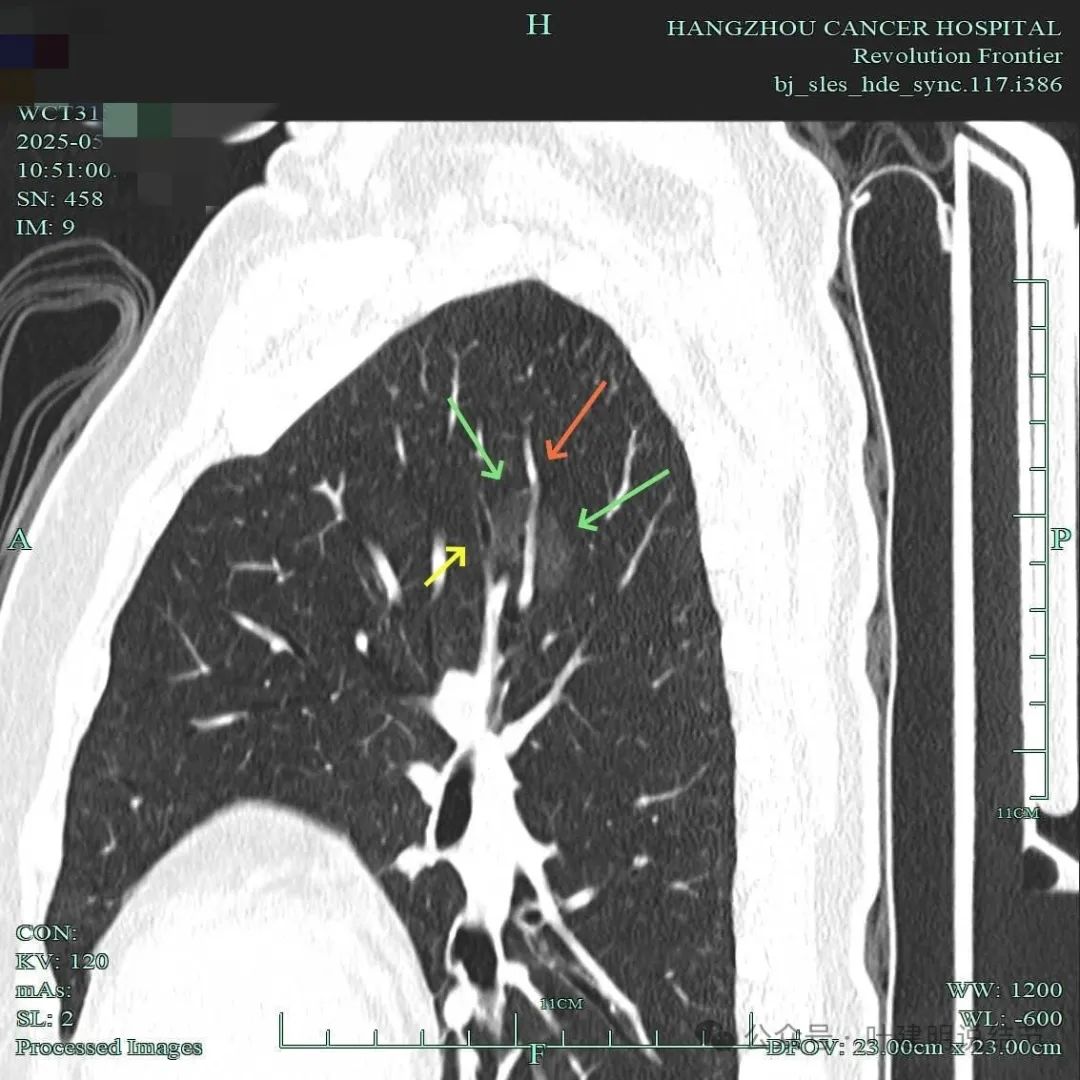
血管穿行病灶,但血管说不上异常增粗,血管壁较为光滑。
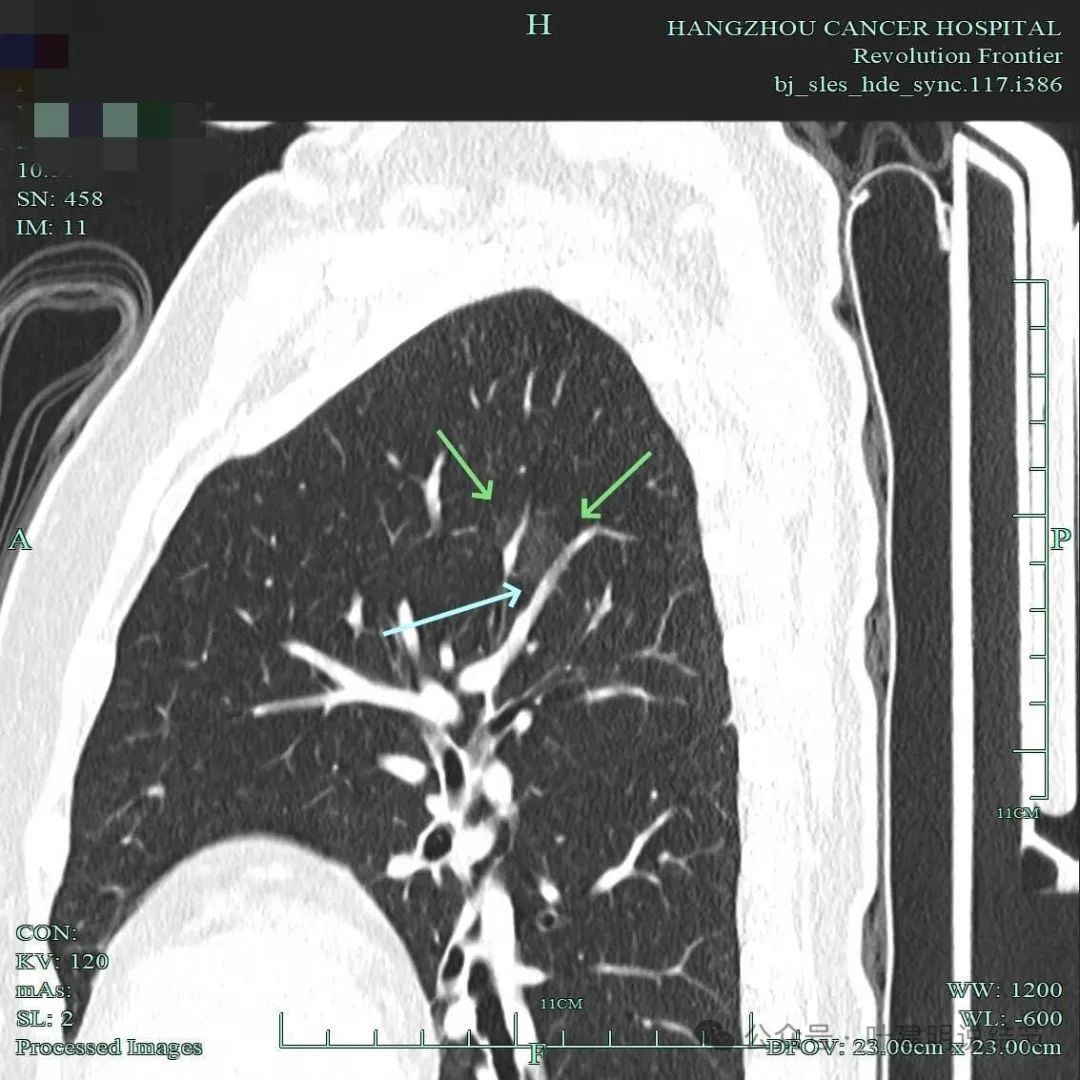
密度非常低,血管有穿过,但不是新的血管长入,而是本来血管经过此处,血管壁也较为光滑平整,没有受到结节的影响。
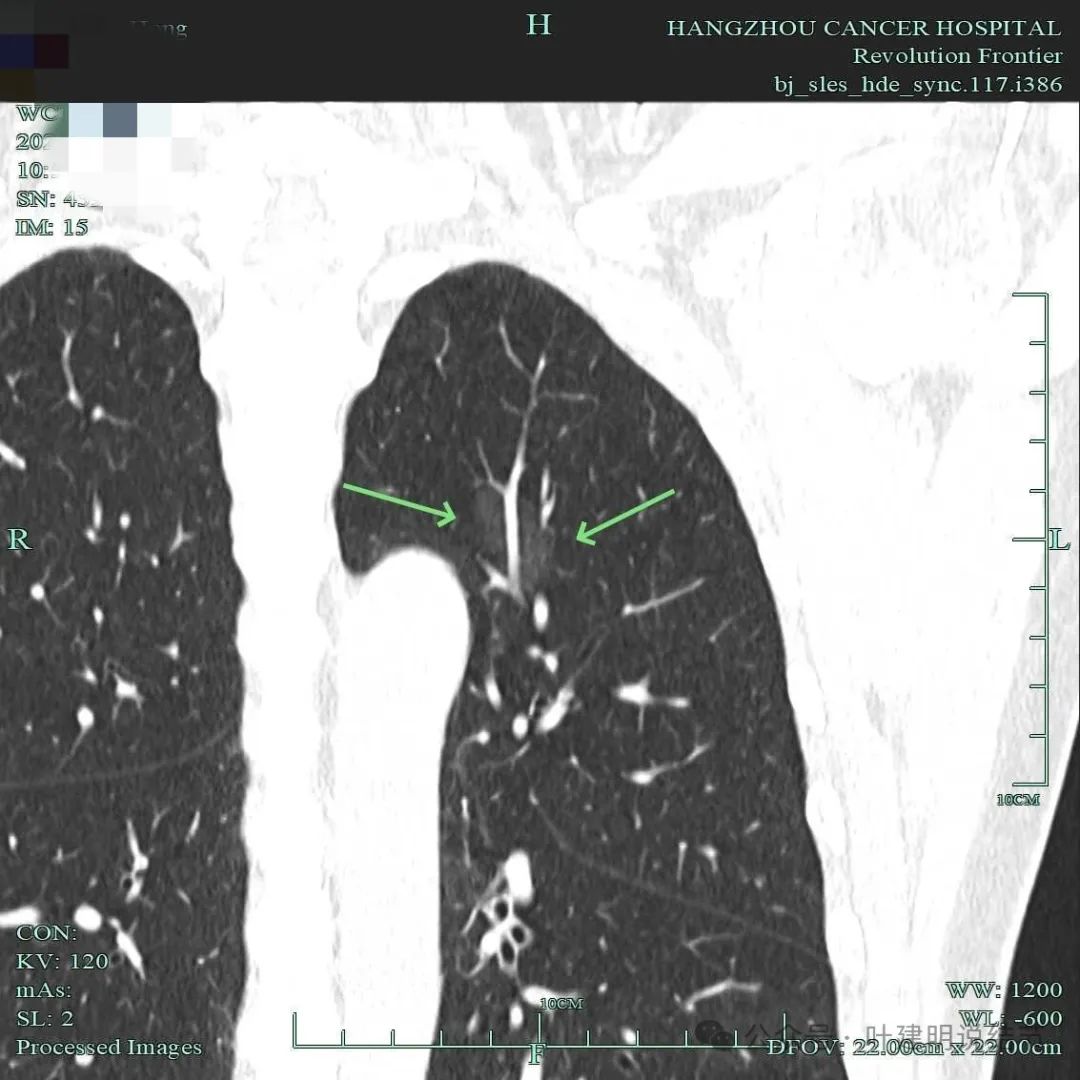
穿行的血管不管粗细还是管壁都与结节外的没什么两样,结节密度很淡,但轮廓与边界很清。
淡磨轮廓清,部分边缘有细毛刺,表面有浅分叶。
淡而纯的磨玻璃结节,轮廓与边界清。
上图层面有微小血管进入,这血管是像新生血管的,因为边上他处没有明显的,而且走在病灶内部。
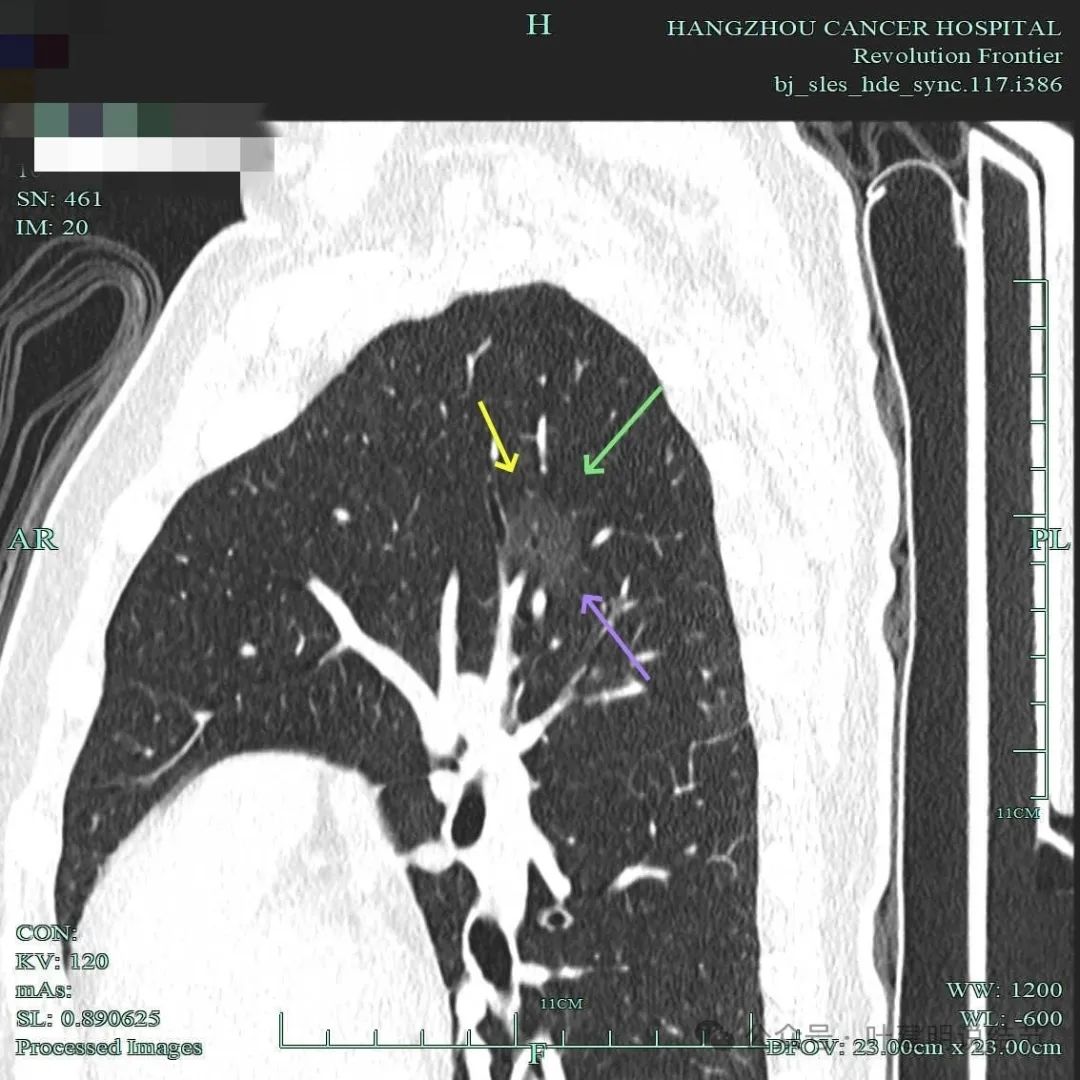
整体显得淡而轮廓清,灶内有小空泡征,也有细支气管通气征。
临床考虑:
1、诊断问题:右肺上叶以及左肺上叶的结节都要考虑是肿瘤范畴的,总体来讲两侧都还没有显著的纵隔窗可见的实性成分。对比来讲,右肺上叶的病灶内部有少许偏实性的成分,左侧的是非常纯而且淡的。如果从性质来判断,个人倾向于左侧的是不典型增生或原位癌,右侧的是原位癌或微浸润性腺癌。
2、手术问题:如果是孤立的病灶,不管左侧的还是右侧的目前都可以继续随访。但是我觉得,由于两侧以后都可能需要手术,应该拉长两次手术的时间间隔,这样有利于机体的恢复与耐受。如果都不处理,随访后两侧都进展,势必一侧手术以后间隔不久的时间另一侧就要做手术,这对于机体整体的耐受与恢复是不利的。假如我们考虑先处理其中的一侧,应该先做右侧还是先做左侧呢?由于左侧的位置更深一些,手术时可能得肺段切除,或者肺叶切除。右侧的虽然也不是很浅,但仍然可以通过定位后楔形切除去除病灶。再加上右侧病灶密度相对于左侧来讲不纯一点,何况囊腔型病灶与同等密度的非囊腔型病灶相比,临床上观察到囊腔型病灶的病理类型要略微严重一点。所以我们倾向于右侧先做个楔形切除,左侧的先随访,随访到开始出现实性成分,或者范围又有扩大,不切除有可能切除范围要增加的时候,就考虑手术。
最后结果:
结友经过充分的沟通,最后同意采纳我们的意见,决定右侧先做单孔胸腔镜下楔形切除。
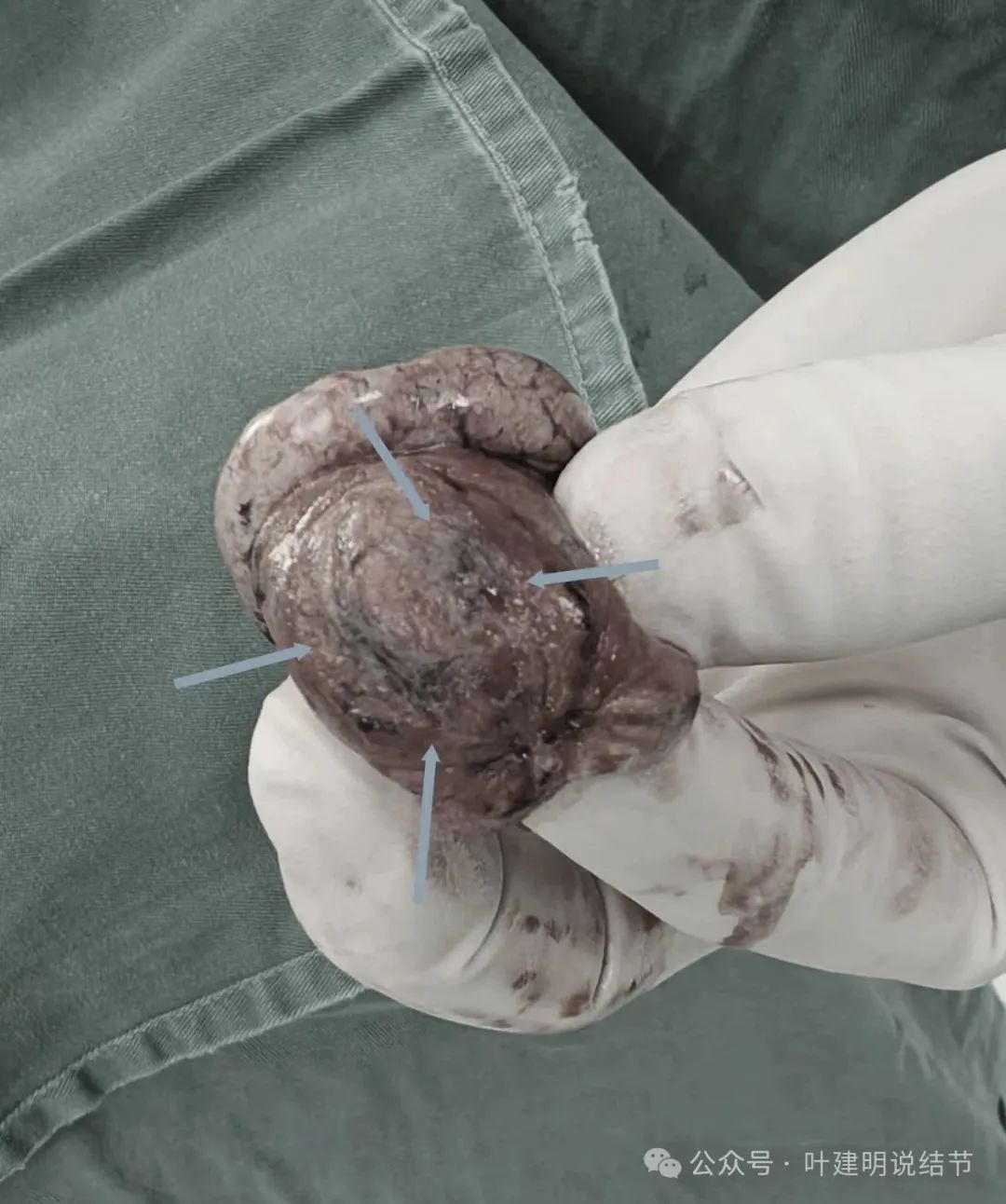
标本剖面略灰黑,没有包膜。但感觉致密性不太够。
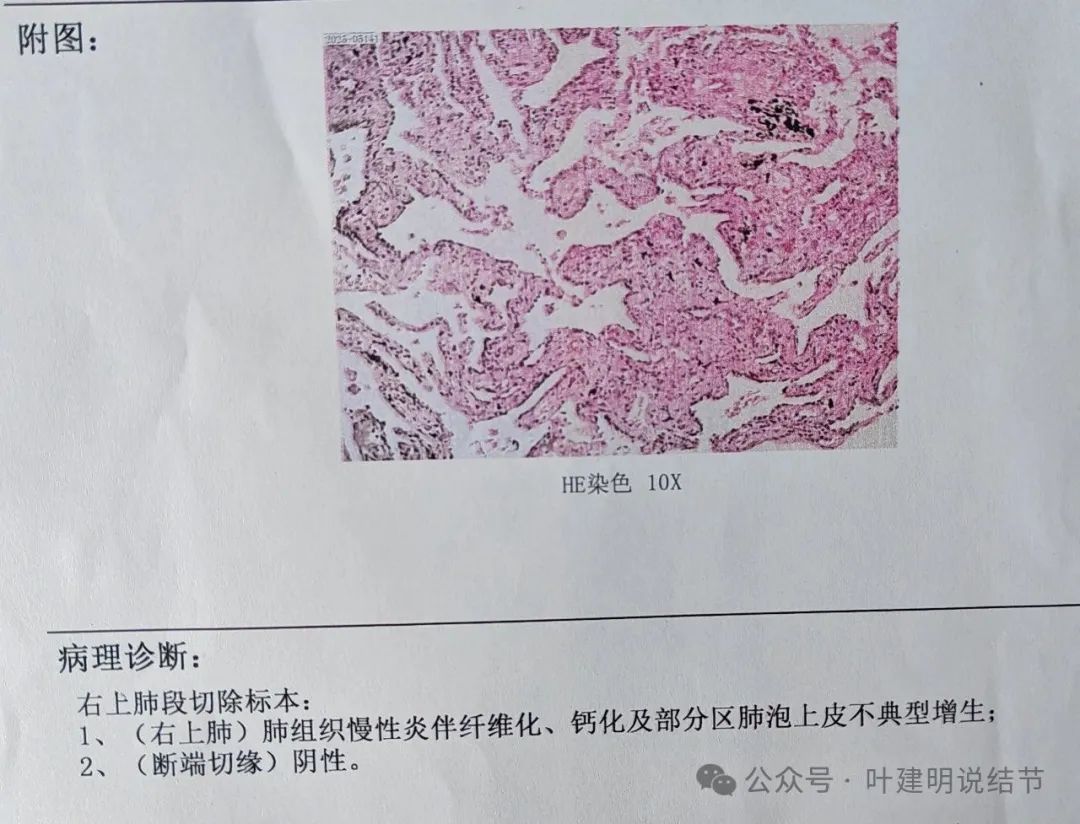
病理结果报的是慢性炎伴纤维化,部分区域肺泡上以不典型增生。病理结果略好于术前判断。
感悟:
肺结节的诊疗不同医生的考虑与决策经常会有不同,不同专业的医生更可能差别很大,在多发结节多原发早期肺癌的领域更是比较混乱,也没有非常一致的推荐意见。所以基于临床经验,并结合指南共识的个体化策略是更为符合临床的决策。但临床思路也是不同的医生不一样的,我们的决策与思考当然不能说就是标准,也不一定最为合理,但我们的出发点与初心是一心一意为结友考虑怎样最好,兼具考虑经济、创伤、后续处理余地、总体预后等多方面因素来权衡,并通过更为充分的沟通与商量,由患方自主选择不同的处理或随访方案。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言












#肺结节#
20 举报