问诊分析:随访9年表明磨玻璃结节的风险高低没有先来后到之分,这是我之所以强调风险角度决定是否干预的重要原因
2025-02-15 叶建明 叶建明说结节 发表于陕西省
59 岁男性发现肺结节近 10 年,多原发结节有进展差异。经分析,红色主病灶早期肺癌可能性大,倾向手术;余病灶风险低可随访。借此病例阐述肺结节诊疗理念及感悟。
前言:检查发现肺结节,考虑病理是良性还是恶性似乎应该是最重要的。但我多年以来就提出或许对于小结节来说,比良恶性更要紧的是风险。因为即使恶性范畴,也可以是癌前病变或原位癌,或微浸润性腺癌,多年仍进展其微;即便是良性,若是实性并随访进展或影像倾向恶性些,放着万一恶性要延误病情,那也难以放着不管。所以以风险高低来考虑是否干预显得更为合理。今天分享的这个病例则从另一角度,即:磨玻璃为表现的多原发早期肺癌可能会后来者居上,并不讲究先来后到,所以当风险低时,不必过于积极,或许之前不起眼的反而后面进展还快些,太早干预可能捡了芝麻而丢了西瓜。
病史信息:
基本信息:
男性, 59岁 。
主诉:
发现肺结节近10年。
现病史:
患者男性, ①2015年6月29日在某大学附属某医院A医院体检CT平扫所见:两上肺。近胸膜下(Se 3 IM右肺85、左肺98)各见一枚薄结节约5 MM; ②2016年11月15日CT扫描所见:右肺上叶及右肺下叶(Se4 Im 69、97)各见一淡薄结节影,界清,较大者约直径7.2 MM。与2015年6月29日片基本相仿; ③2018年6月6日,CT检查所见:右肺上叶(Selm 70)一磨玻璃结节影,直经约7mm。右肺下叶胸膜下(Se4 lm 94)斑点灶。右肺下叶斜裂旁(Se4 lm 129)囊状透亮影,左肺底少许条索影; ④2019年11月28日CT检查:右肺上叶(Se4lm67)一磨玻璃节影,直径约7mm,界欠清;右肺下叶胸膜下(se4lm112)小结节,界清,约4mm;两肺另见数枚斑点灶,右肺为主。右肺下叶斜裂旁(Se4 lm 121)囊状透亮影,两肺底少许条索影。较前2018年6月6日大致相仿,右下肺小结节较前新发; ⑤2023年11月2日CT检查:两肺支气管血管束清晰,两肺多发结节,部分淡薄。较大者两枚呈毛玻璃密度,位于右肺上叶及中叶(se 2IM 68、94)较大者直径约9.5毫米,为新发; ⑥2024年10月28日在A医院CT检查:位于右肺上叶及中叶(se 2 lm 64、90)较大者直径约14mm。较前2023年11月2日片,增大。 ⑦2024年12月5日,在上海市某医院B医院CT检查:两肺树枚斑点,磨玻璃结节,大者右肺中叶磨玻璃结节(IM 188)长径为14.1 Tmm,C t值-795 hu。当时B医院建议随访。目前患者无身体不适,为进一步咨询来诊。
患病时长:2015年6月29日发现至今
疾病描述:
问诊之后,可否放在“叶建明说结节”公众号平台上?谢谢!
希望获得的帮助:
请医生分析判断我的9.5mm的肺结节一年后增长到14mm的肺结节是不是肺癌?要不要动手术?因为是多发性结节,请予一同分析判断。谢谢您!
影像展示与分析:
我们按时间先后来看看结友的这些病灶:
先看2015年6月时的:
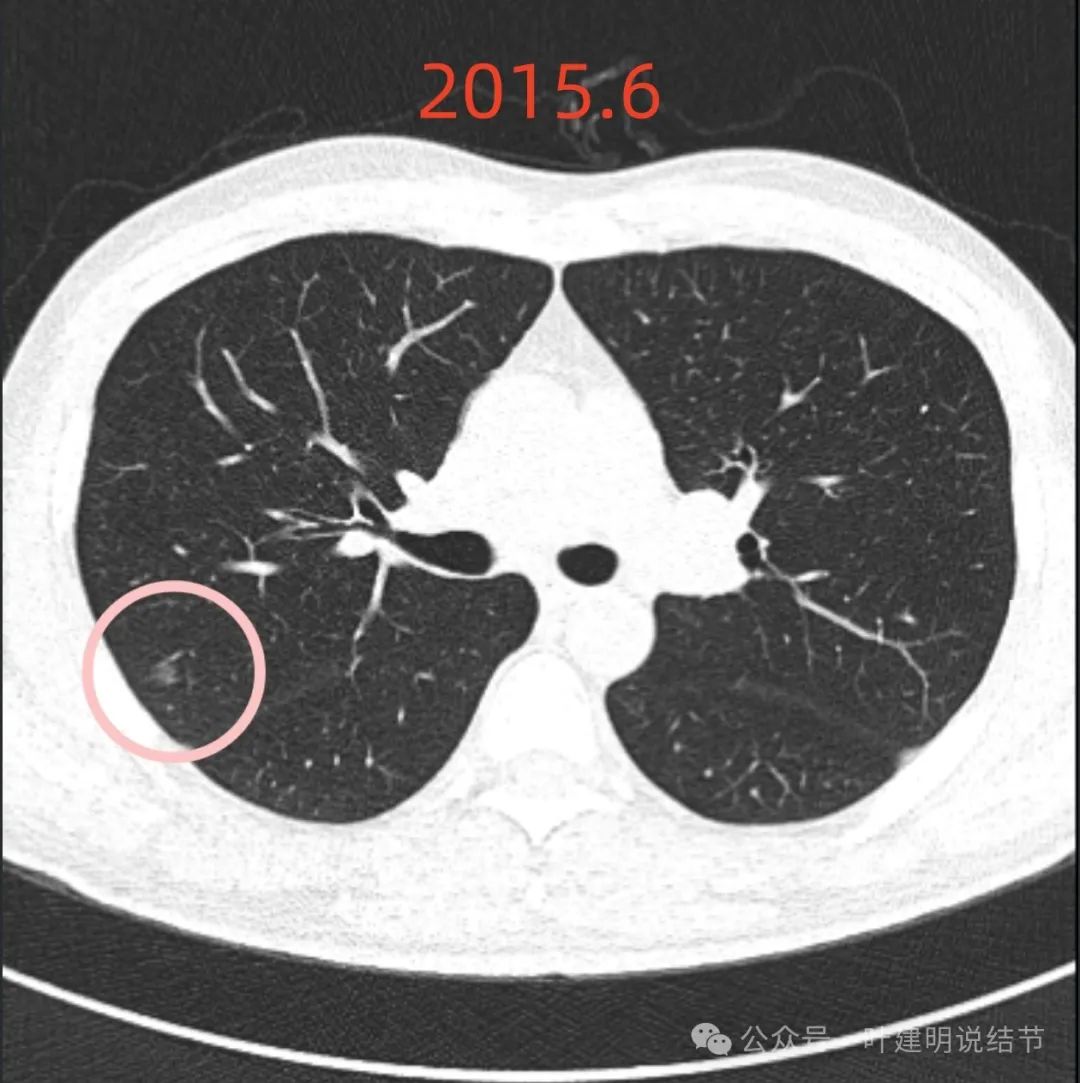
右上病灶A:磨玻璃密度,轮廓清,边缘毛糙,密度稍不均,没有纵隔窗可见的实性成分,血管有贴边,与病灶之间间隙不太明显。按此影像考虑原位癌可能性较大,不能完全除外微浸润性腺癌。
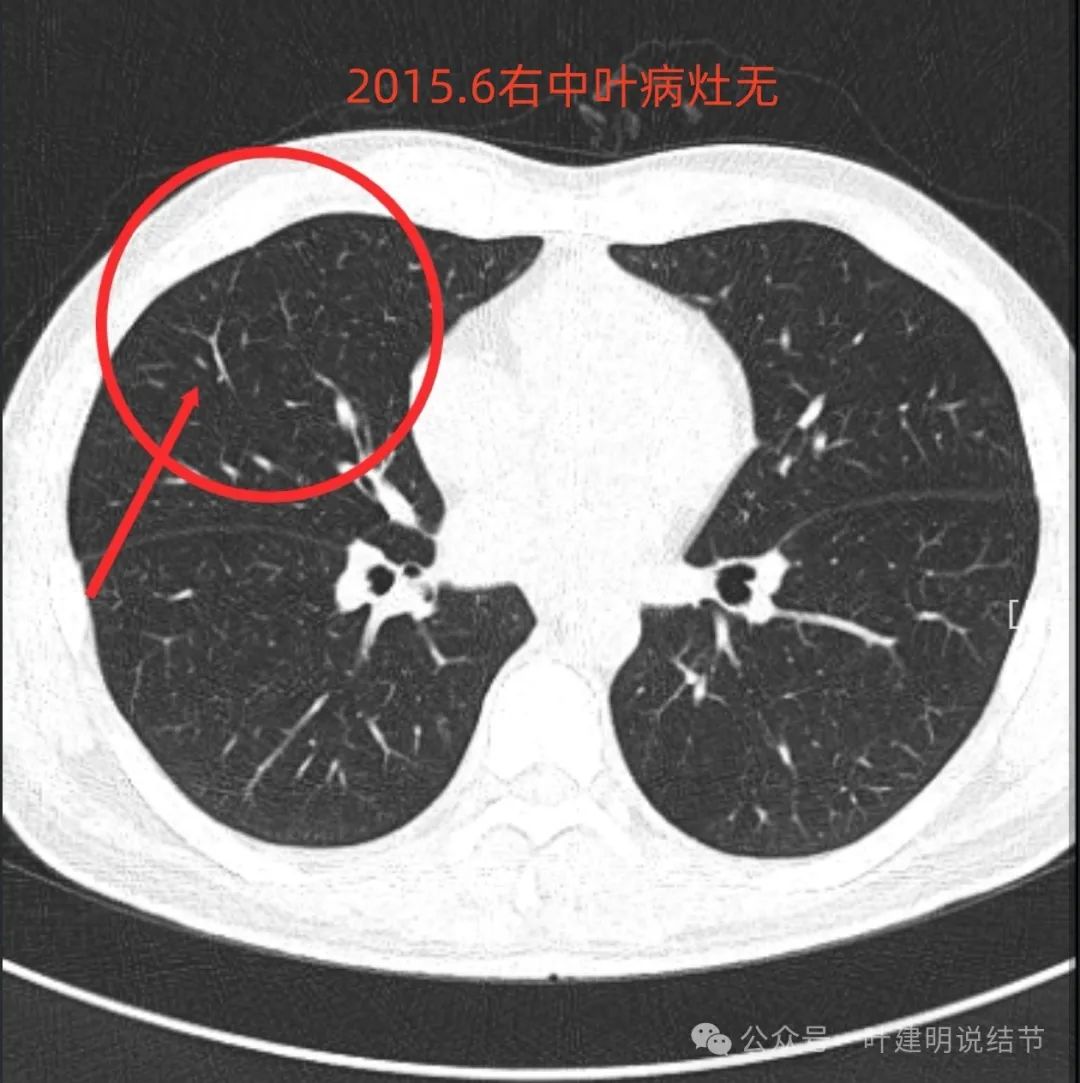
右中叶后来较大病灶的位置,当时没有明显异常。
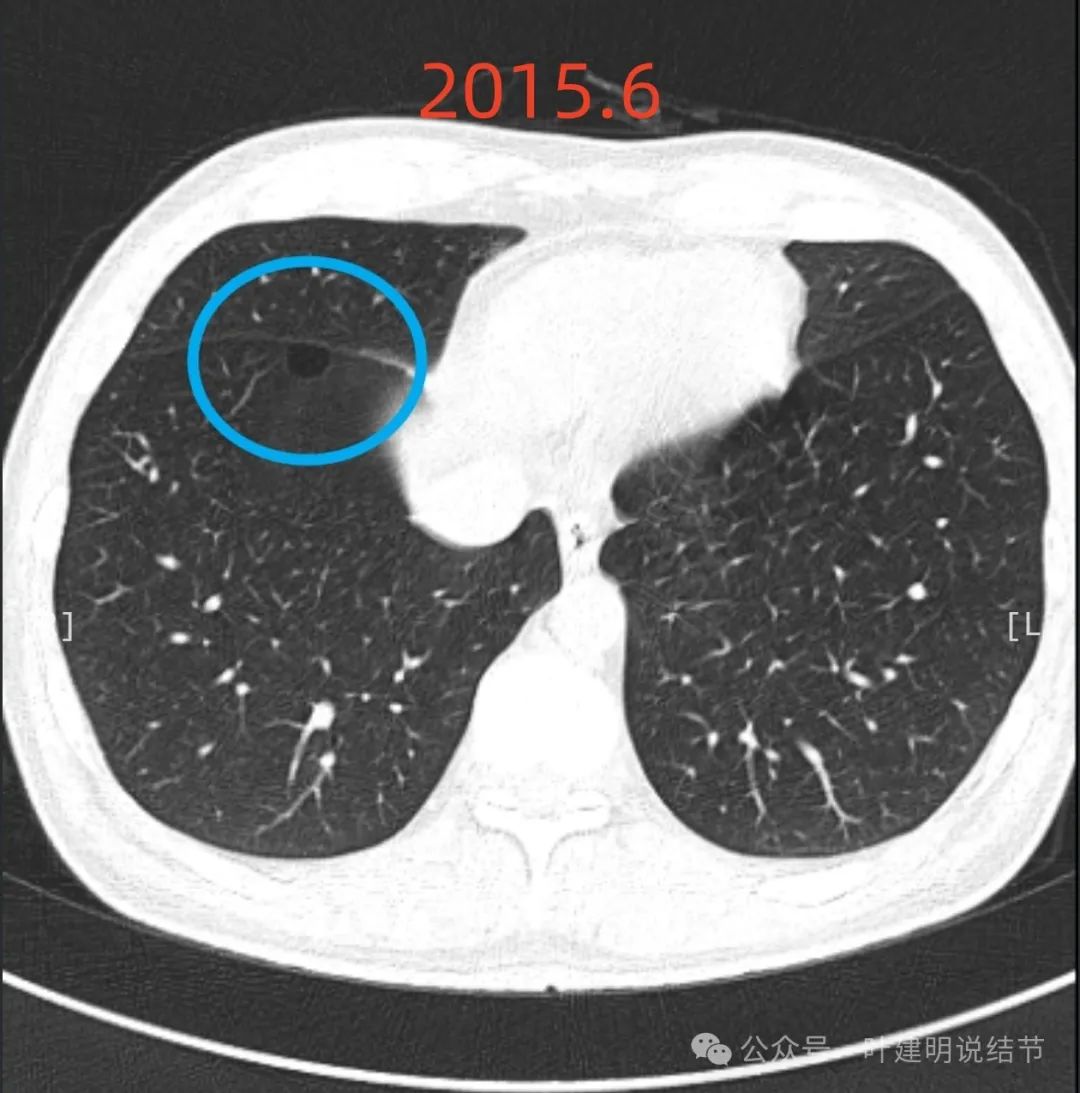
右下叶近叶裂处囊腔灶(病灶C):感觉像肺大泡,因为壁薄且较均匀,不太像囊腔型肺癌,但要关注与随访的。
再看2019年11月时的:
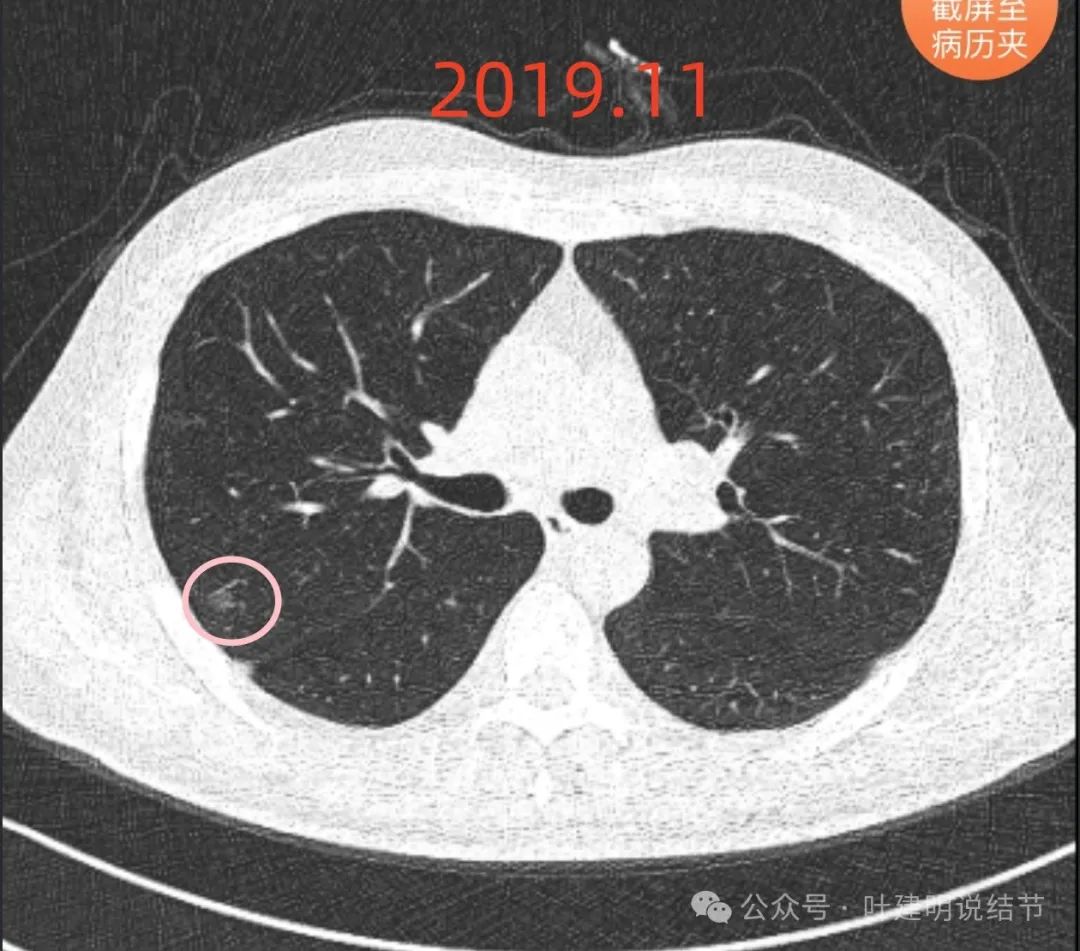
病灶A没有明显进展,当然也无好转。

后来最明显病灶的中叶处似乎略有异常,黄色箭头处,但也不太确切。
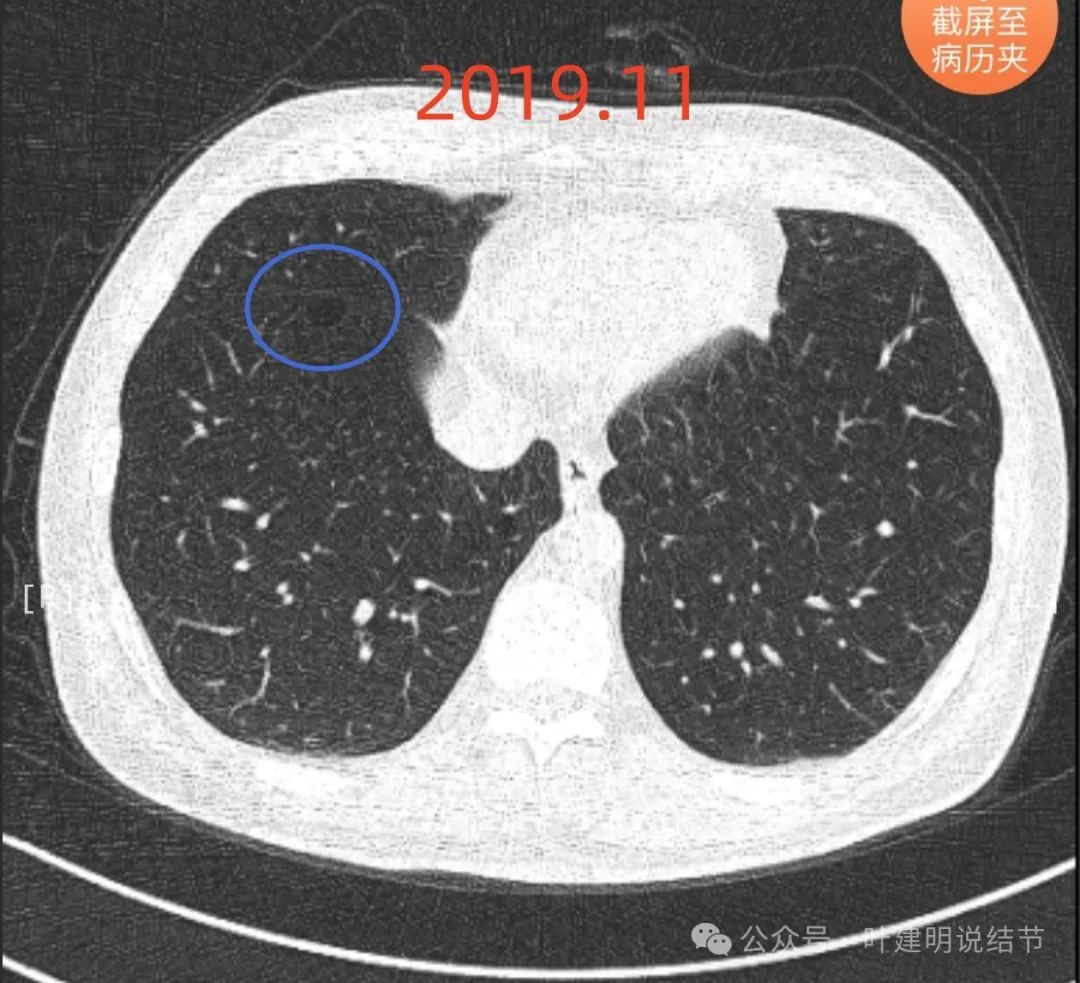
病灶C几乎没有变化,仍考虑肺大泡可能性大。
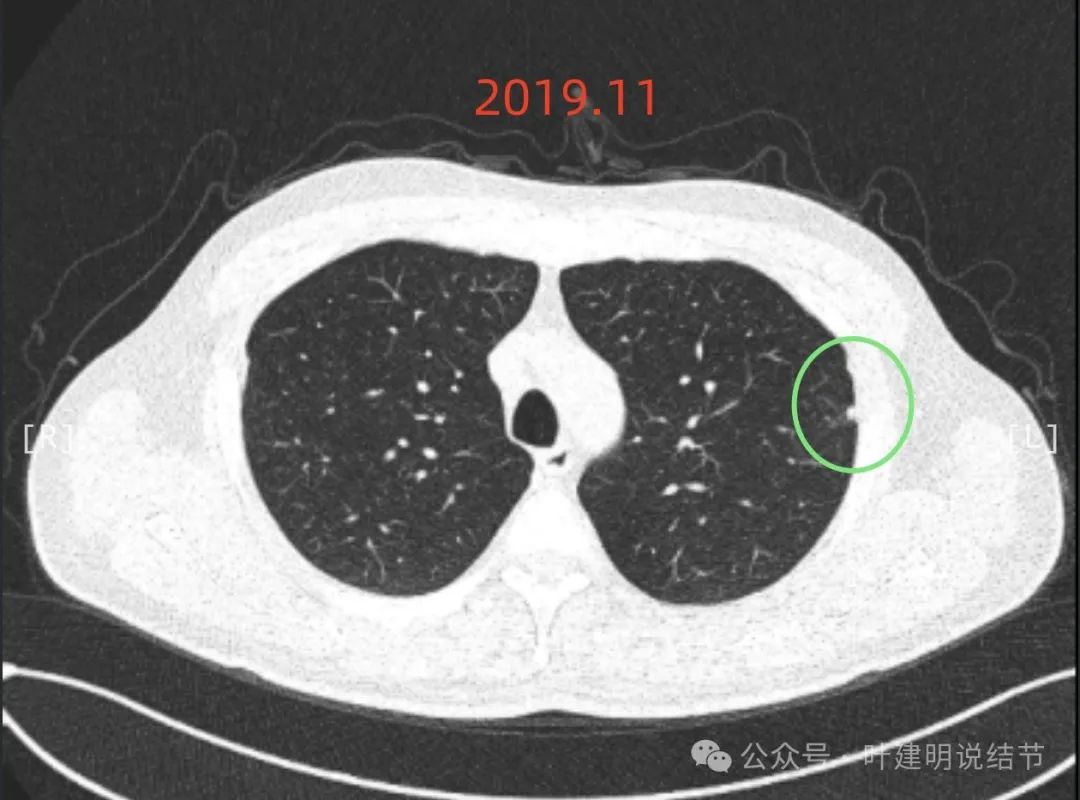
左上叶胸膜下出现病灶D,实性,边缘略显糊,密度过高,像良性些。
再看2023年11月时的:
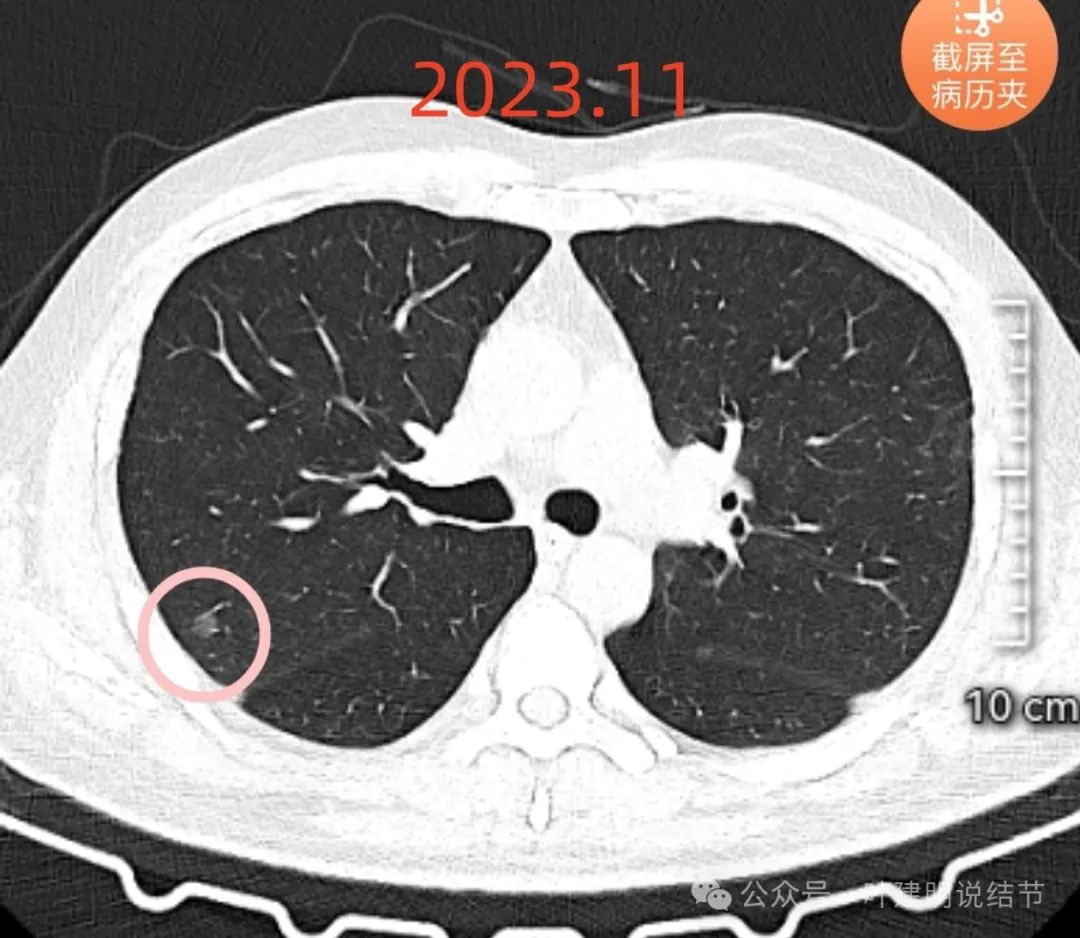
病灶A过去了8年了仍相仿,没有明显进展。
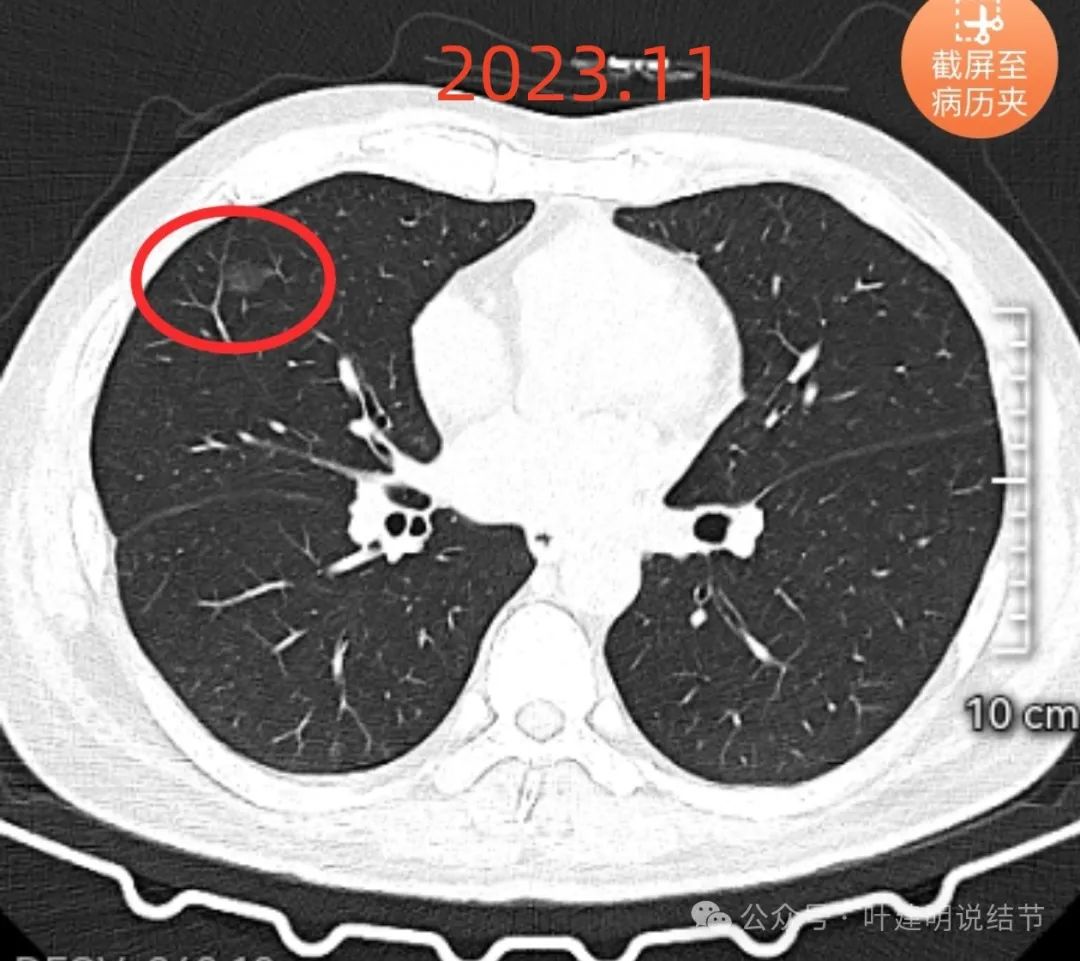
右中叶病灶B出现并明显成了最主要的病灶,整体轮廓与瘤肺边界清楚,邻近血管多支均发出细小分支进入病灶,当然实性成分仍说不上,但从2019年时几乎看不出现,到2023年这么大,进展显然比病灶A快多了,所以它的风险反而是更高些。从目前影像来看,此灶考虑原位癌可能性较大,不能除外微浸润性腺癌。
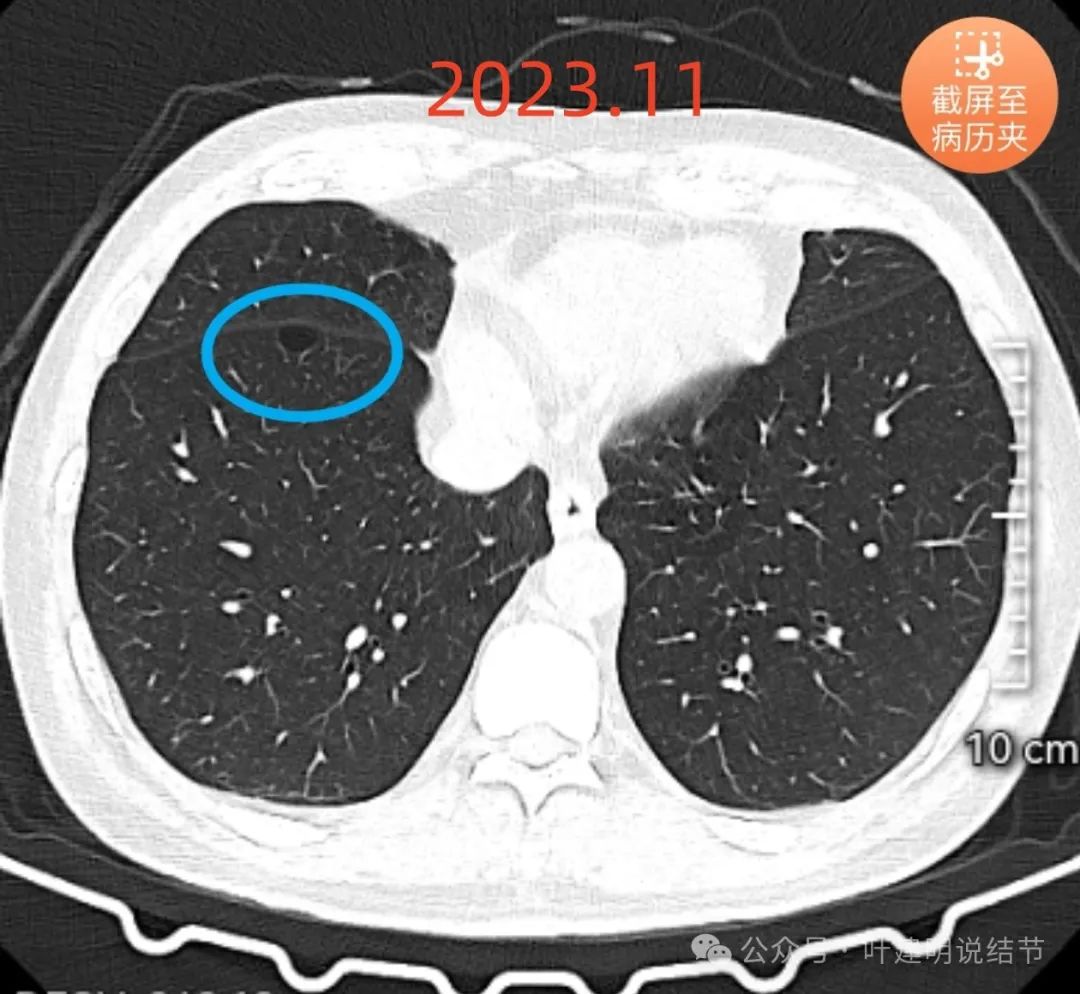
病灶C无明显变化,仍可随访。
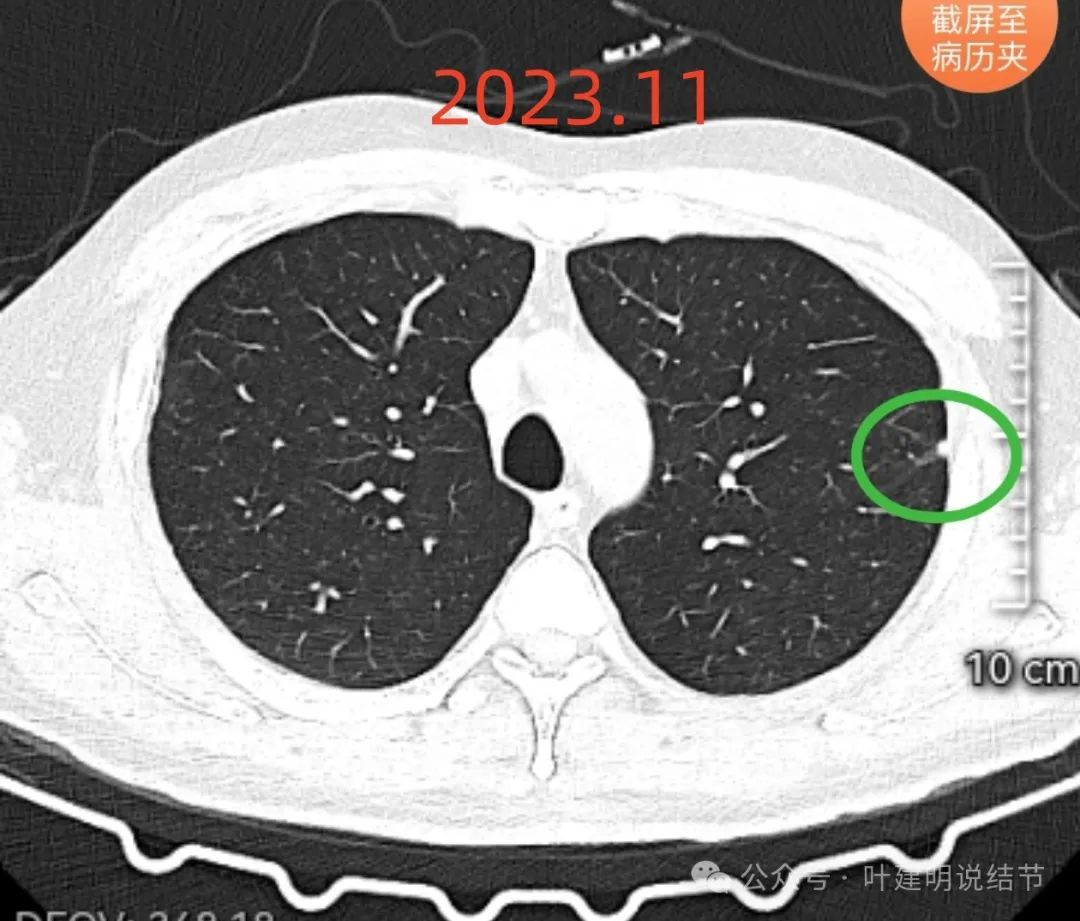
病灶D仍是实性的小结节,边缘欠清楚,良性可能性大些。
再看2024年12月的:
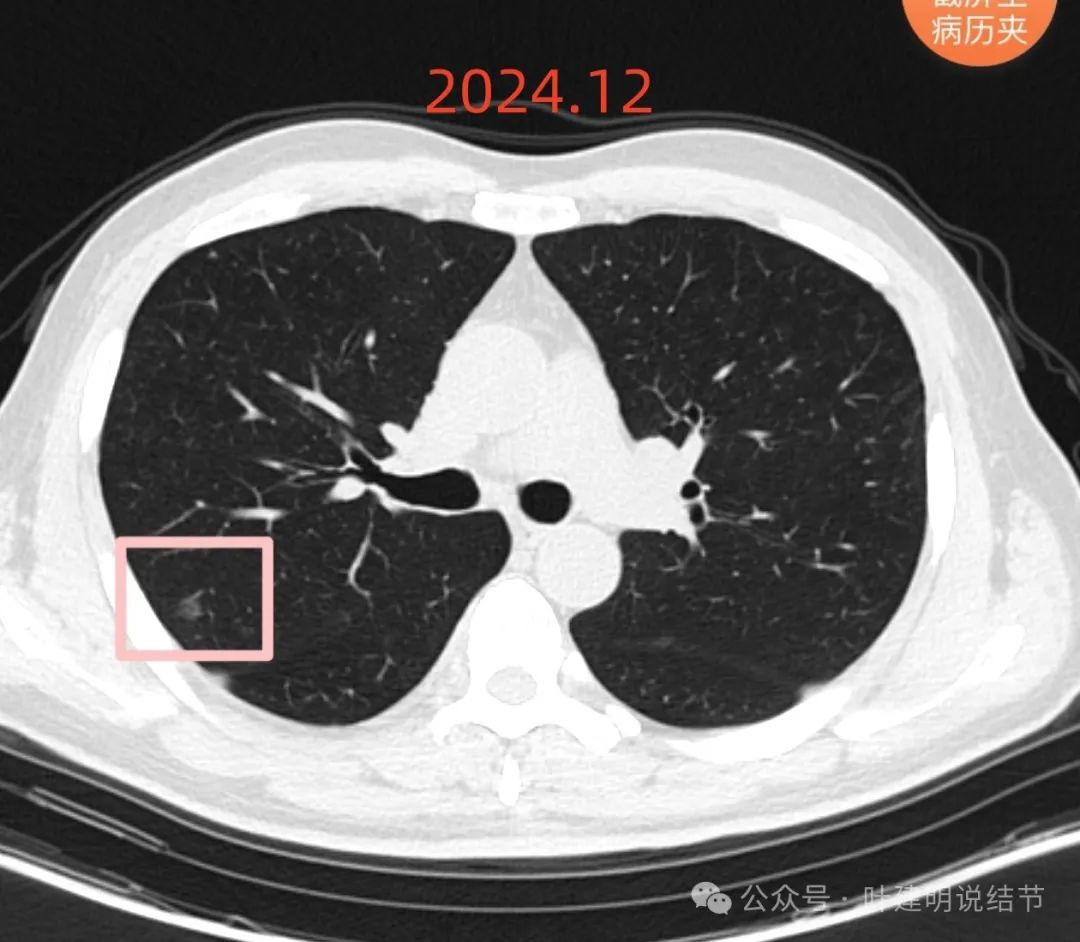
病灶A几乎仍未有明显变化。
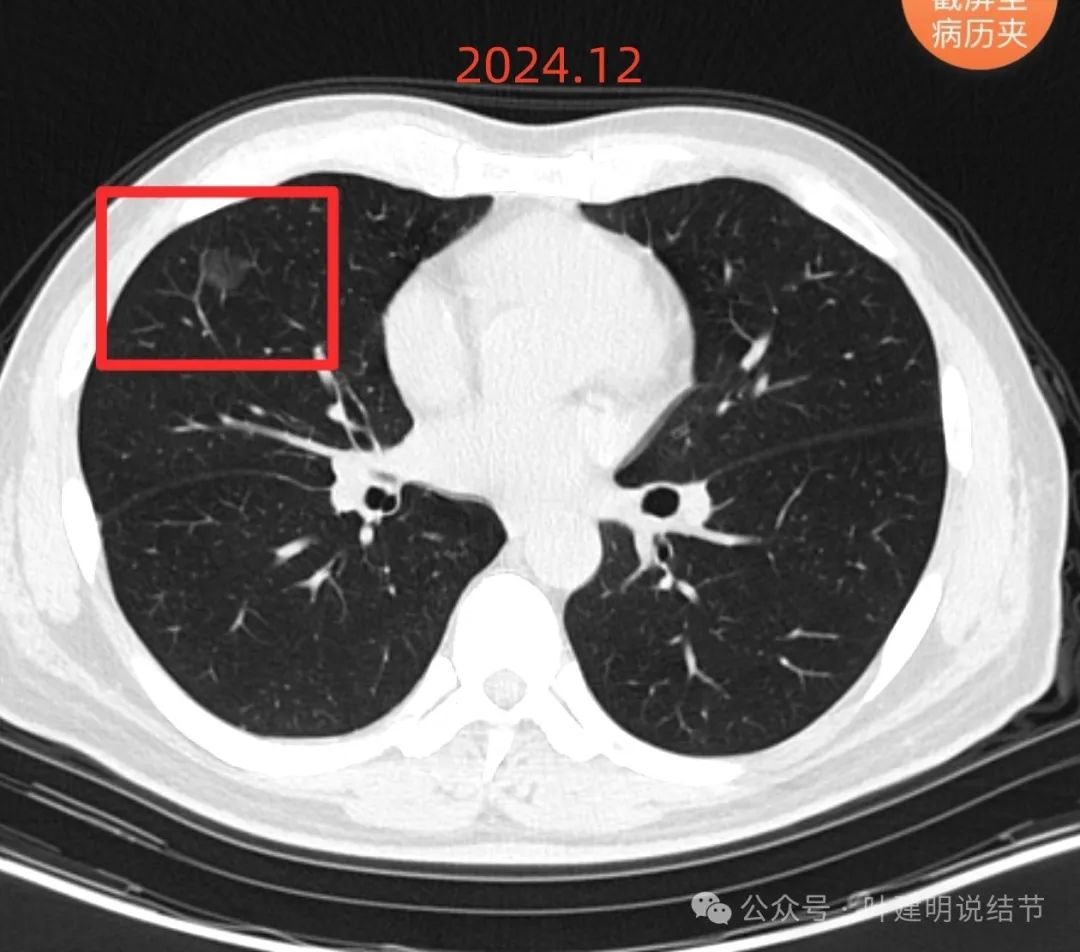
病灶B有细支气管通气征,有微小血管穿行,与邻近血管无间隙。
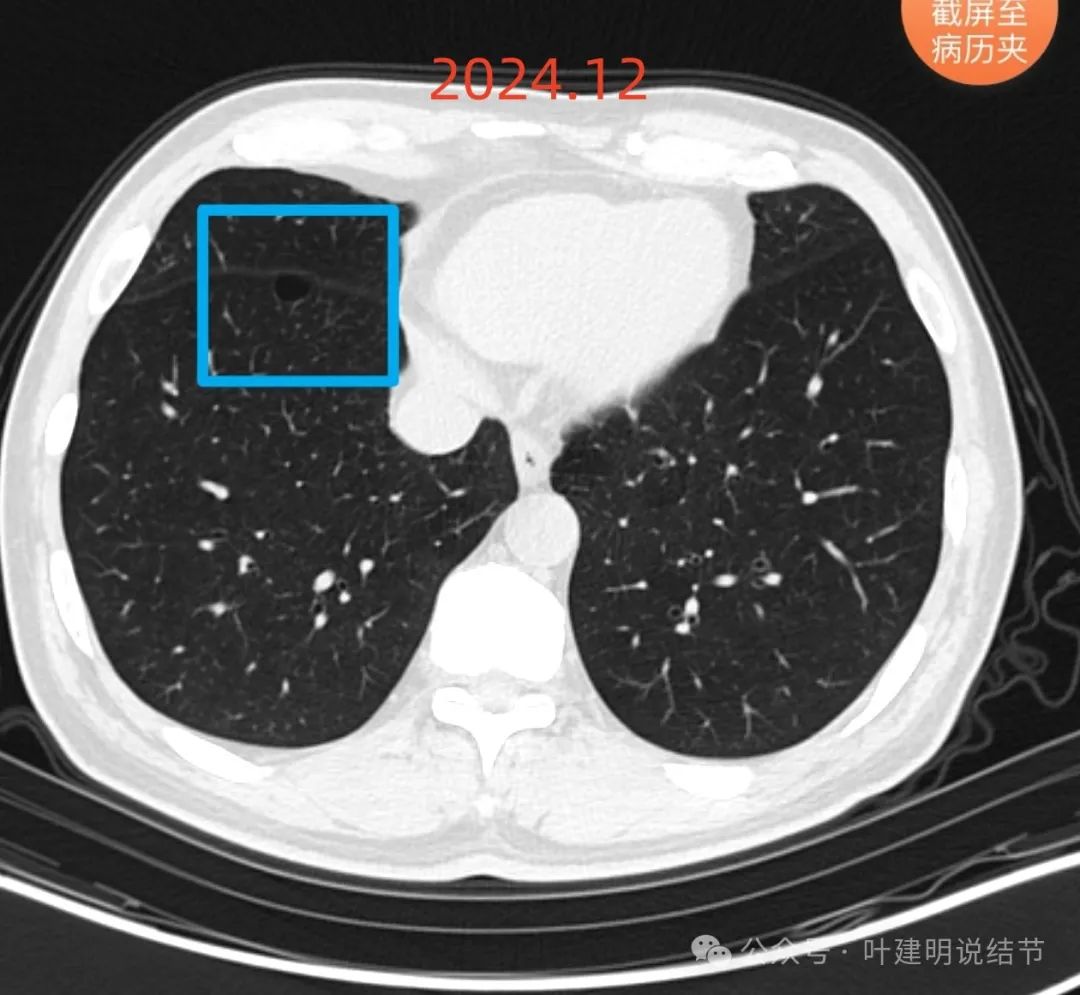
病灶C几乎没有变化。
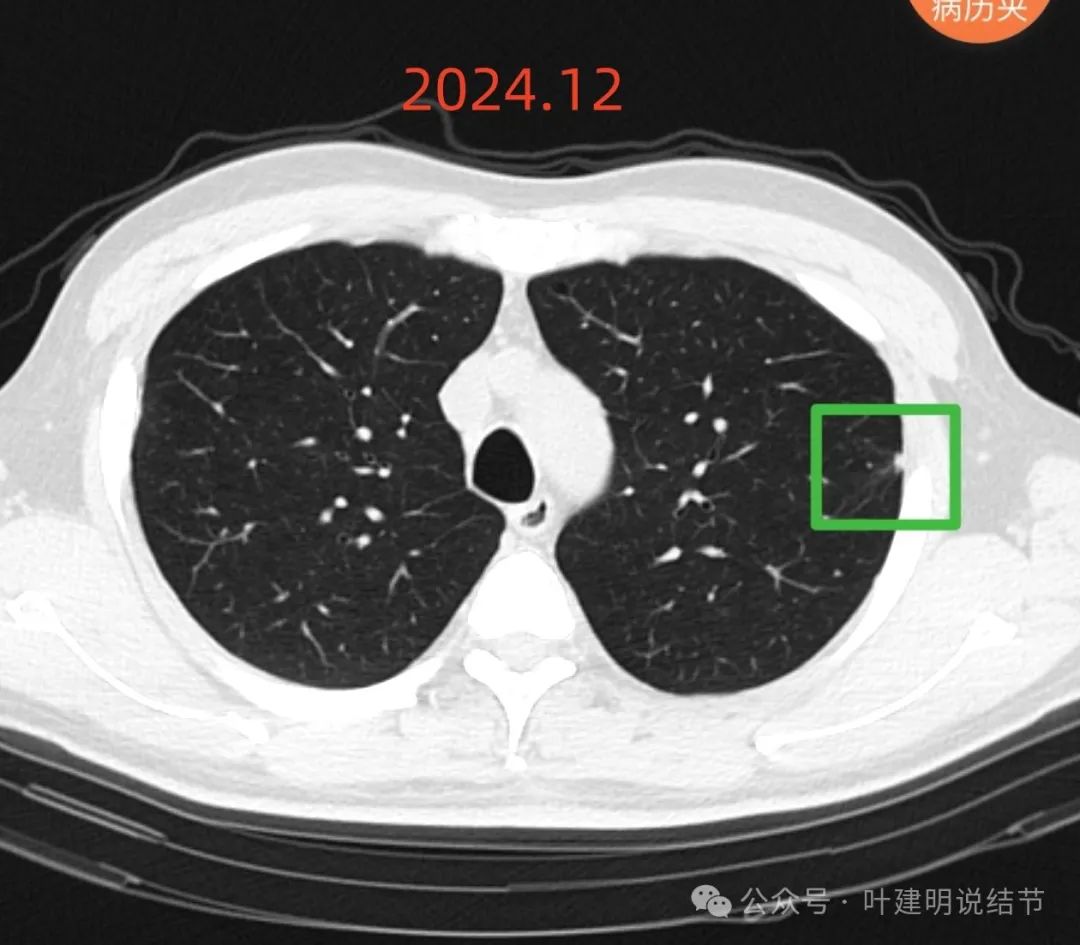
病灶D也无明显变化,考虑良性。
再看看病灶B的不同层面:
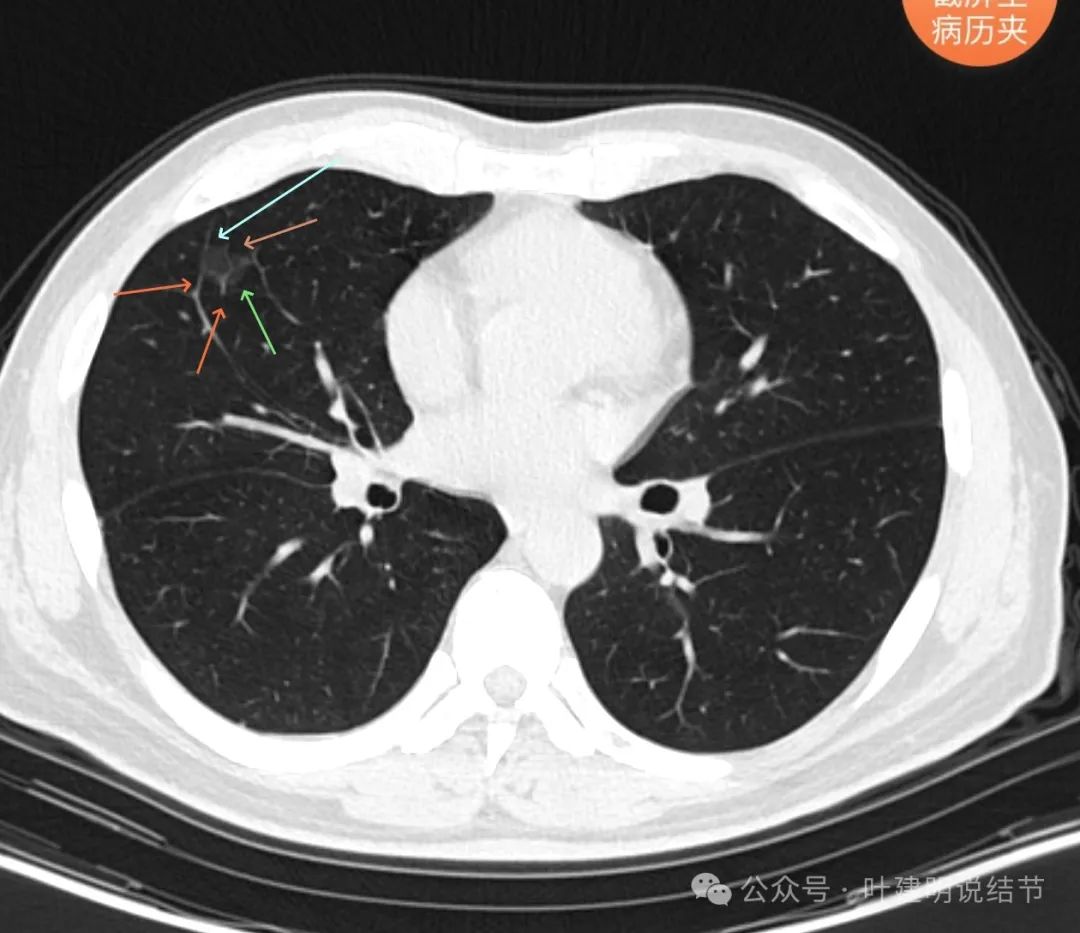
微血管进入穿行并发出分支;与附近血管之间无间隙;表面不平有分叶;整体轮廓与边界清。
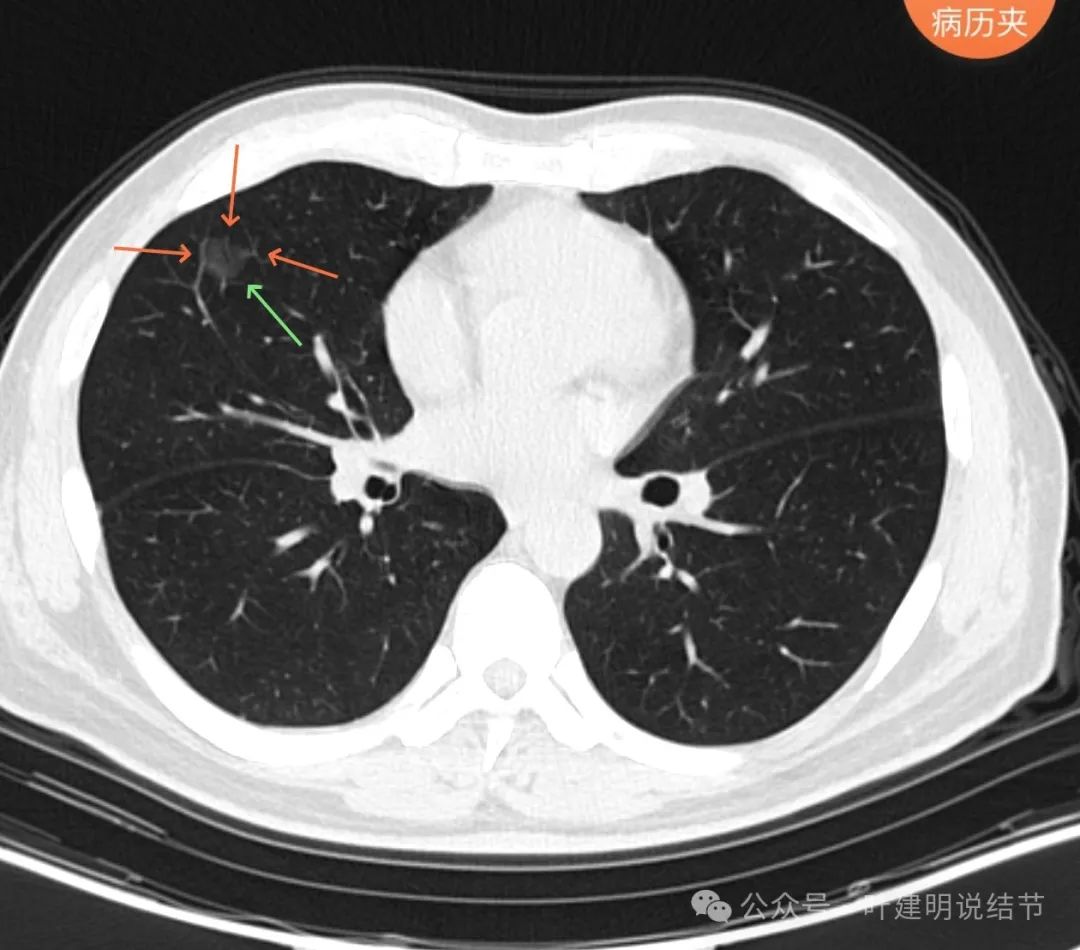
不同血管均发出分支进入,整体轮廓清,瘤肺边界清楚,灶内密度相对较为均匀。
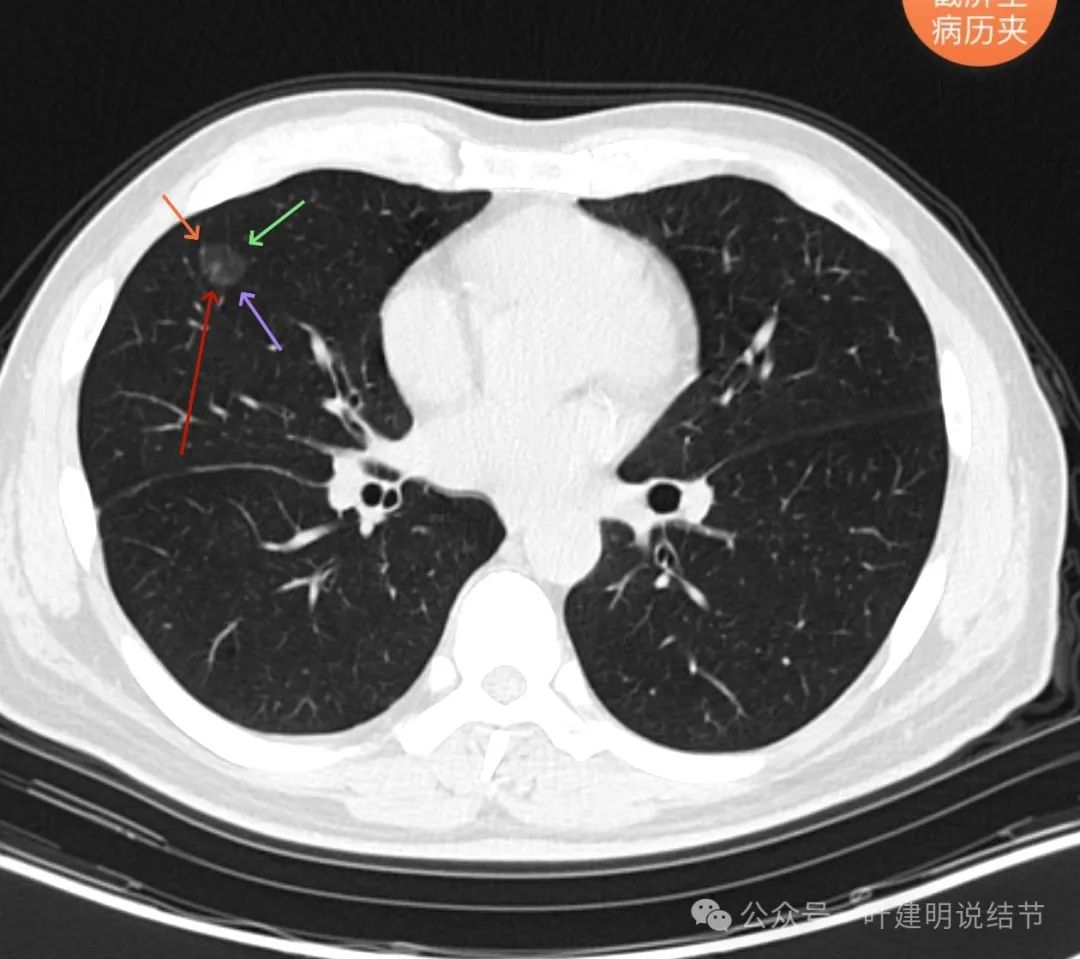
红色箭头处有点状偏高密度,表面不平,部分区域有细毛刺样锯齿样征。整体轮廓与边界清。
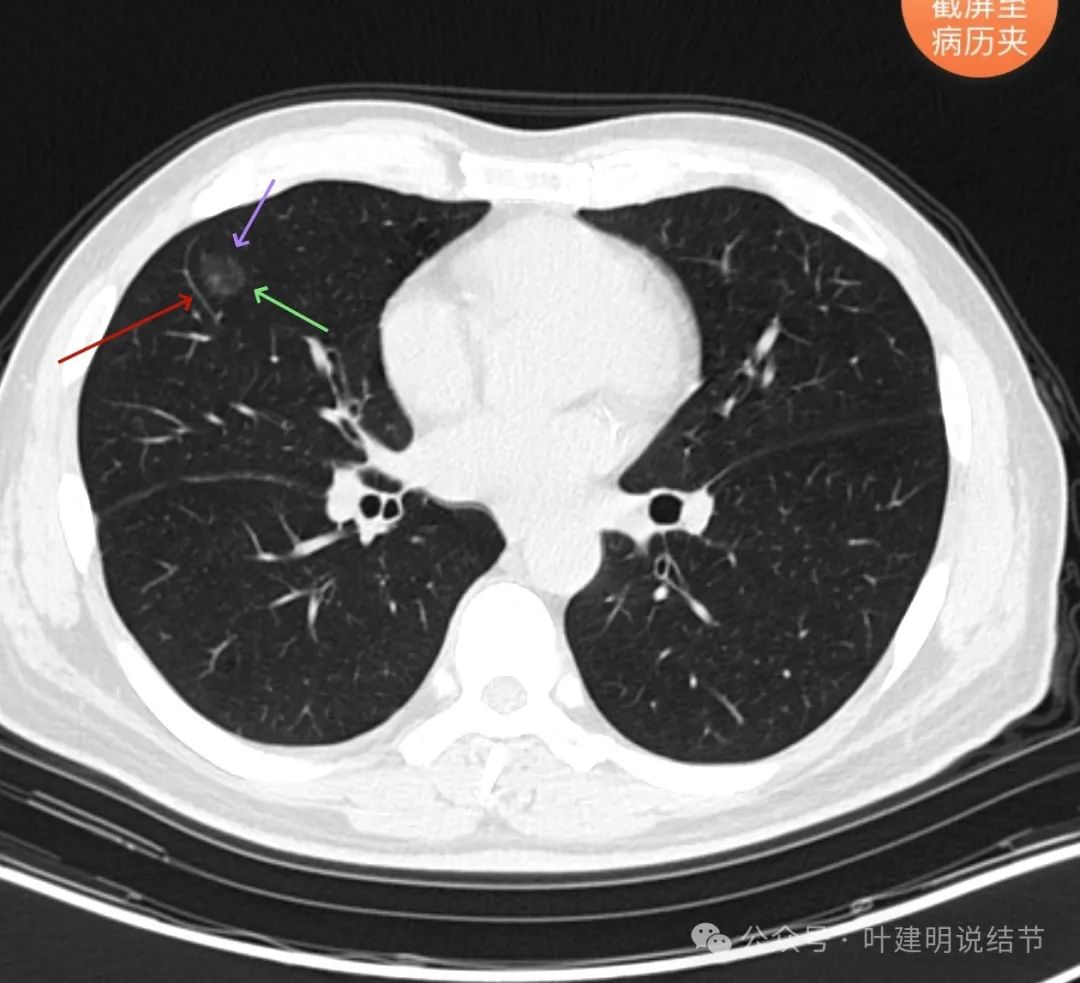
部分边缘毛糙,整体轮廓与边界清,灶内有少许偏实性成分。
最后看主灶内偏实性成分间隔一年的对比:
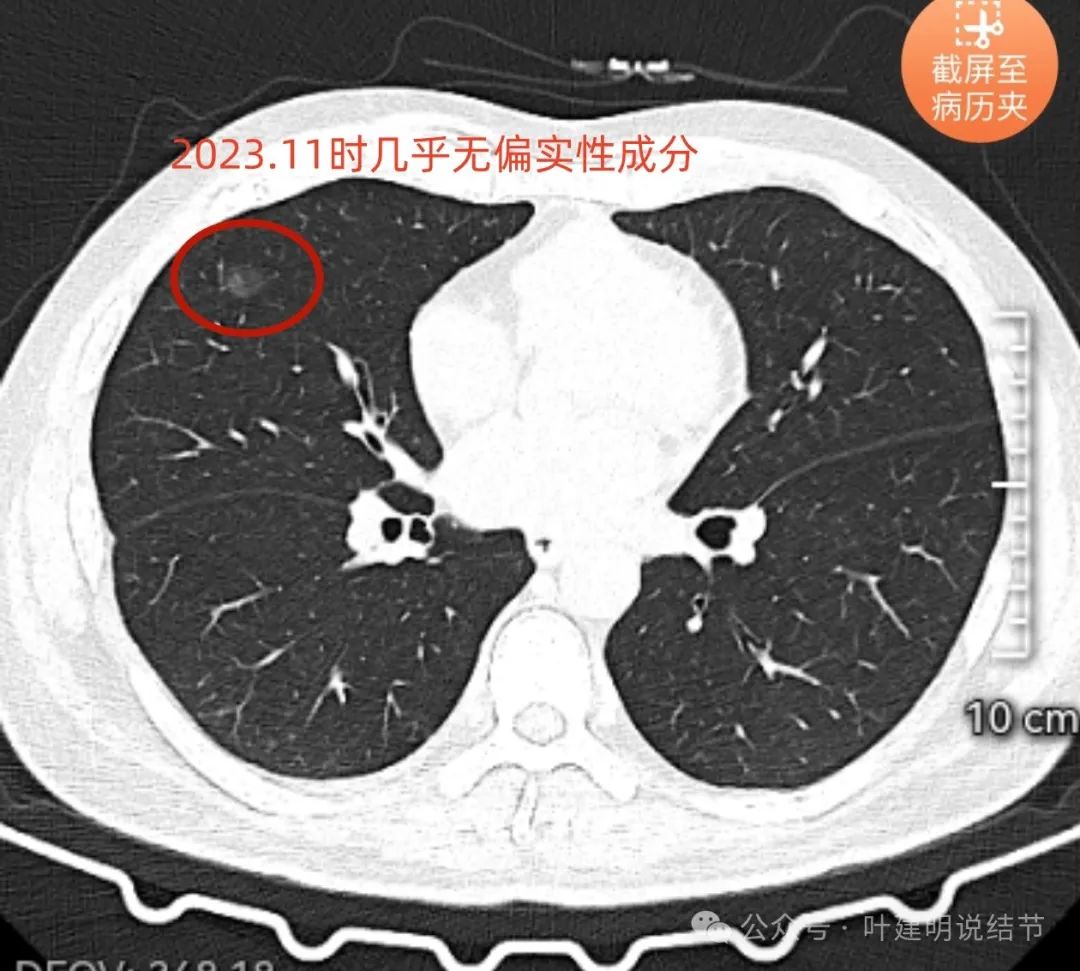
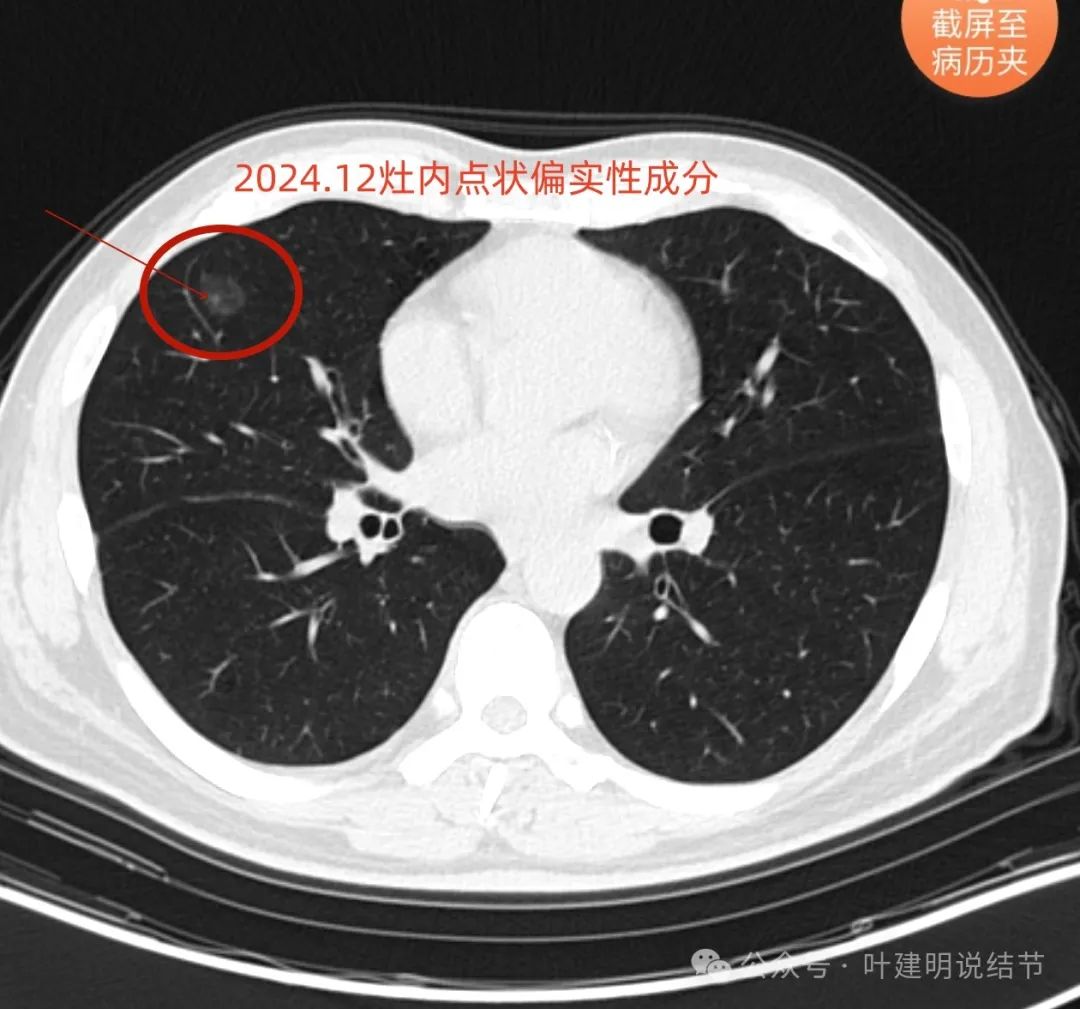
我的意见:
你的情况我我是这样考虑的:1、绿色的这处左肺胸膜下实性结节,有细长毛刺,紧贴胸膜,没有膨胀性,基部较宽,没有恶性特征,考虑是纤维增殖灶,良性的;2、粉色的这处,是磨玻璃密度结节,对比2015年与2024年,长达9年的时间,说不上有显著变化,虽然有血管贴边,整体轮廓较为清楚,但由于一是几乎没什么进展,二是没有实性成分,所以我的感觉仍然考虑是不典型增生,或者只是肺泡上皮增生,禁止慢性炎伴纤维增生可能性较大,总之风险仍然很小可以常规年度随访;3、蓝色这处病灶是囊腔型,似乎有微小血管走向囊壁,但是这个囊壁厚薄比较均匀,说不上有明显囊腔型肺癌的影像特点,加上前后9年时间几乎没有什么囊壁增厚或者异常凸起,所以考虑还是肺大泡,而不是囊腔型肺癌,同样可以常规年度复查;4、红色这处是主病灶,2015年时没有这个结节,2024年与2023年是比,病灶范围有所扩大,更主要的是出现了点状偏实性成分,加上有血管贴边进入,整体轮廓与边界清楚,需要考虑是早期肺癌可能性大,这种整体形态看以微浸润性腺癌可能性较大,当然也可能是原位癌,或者浸润性腺癌贴壁为主型,都是可以的。它的总体风险相对比较高,加上位置靠外围,能够局部楔形切除,我个人倾向于找时间单孔胸腔镜下进行手术切除比较稳妥。如果暂时不想手术,不能超过半年,4~6个月也要复查薄层CT,再有进展还是得尽快手术。个人认为即便随访也等不了很久,更倾向于近期手术比较稳当。如果红色病灶打算手术,那么粉色的病灶也可以考虑顺带局部切除。意见供参考!
感悟:
今天这位结友的问诊,他主动要求在公众号上分享,我也确实觉得他的病例比较有意义,我想至少有以下几点感想:1、粉色病灶发现时间久,却几乎无明显进展,说明磨玻璃为表现的考虑早期肺癌的结节长期随访的可行性;2、红色病灶后来居上,能说明三个问题:一是肺磨玻璃结节的发展不一定按照先来后到的顺序危害机体健康,二是过于积极处理先发现的病灶,可能在不久的将来同侧再现新的反而风险更高的病灶,三是首先发现的病灶即使处理也不能为了所谓的“更彻底”而切除过多的肺组织,不然可能关上后面再新的结节外科处理的大门;3、我一直在推广的理念“从风险大小来考虑干预时机”以及“早期肺癌能楔不段,能段不叶”,在今天这个病例上得到较好的体现。试想若粉色结节在红色病灶出现前已经切了,是不是事实上就是切早了?若粉色结节切肺段,甚至若病理是微浸润性腺癌时切肺叶(这种情况有的,并不少见),是不是再检出红色病灶后的处理就显得尴尬了?磨玻璃结节真的不同于传统肺癌,需要专门出台针对此类病灶的诊疗指南,规范与避免过度诊疗,在目前理论体系基础上:1、监测观察而不是一诊断恶性就开刀是合理的随访策略;2、基于风险高低而非完全视术后病理反推来决定干预时机是合理的临床策略;3、采取不同于传统肺癌的动辙标准肺叶切除的术式,选择更少肺组织切除的楔形切除是合理的外科手术方式选择策略;4、多发结节的处理与孤立性结节相比需要相对保守些,并让时间来检验与明确主病灶,而非只是出现时间的早与晚是多发结节风险评估的合理策略。但愿结友的大爱与我的分析能给广大结友一点启示,一点借鉴。
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#肺结节# #多原发肺癌#
32 举报