Clin Kidney J:常染色体显性多囊肾病患者接受透析期间卒中风险与常人无显著差异
2025-05-13 liangying MedSci原创 发表于上海
ADPKD患者接受透析期间卒中风险(包括缺血性和出血性)与非ADPKD患者无显著差异。
常染色体显性多囊肾病(ADPKD)是一种遗传性系统性疾病,常伴随颅内动脉瘤(ICA),可能增加出血性卒中风险。终末期肾病(ESRD)患者接受透析治疗时,卒中风险较非透析人群高2倍以上,但ADPKD作为潜在病因对卒中风险的影响尚不明确。既往研究多关注ICA破裂与ADPKD的关联,但对透析患者的卒中类型(缺血性或出血性)及风险差异缺乏大规模数据支持。本研究旨在通过法国全国性队列数据,分析ADPKD透析患者的卒中风险,为临床筛查策略提供依据。

本研究为回顾性队列分析,基于法国肾脏病流行病学信息网络(REIN)和国家健康数据系统(SNDS),纳入2015-2019年间开始透析的40,980例成年患者(ADPKD 5.3% vs 非ADPKD 94.7%)。卒中事件通过ICD-10编码识别,包括缺血性(G45、G46、I63)和出血性(I60、I61)卒中。采用Cox比例风险模型分析ADPKD与卒中风险的关联,调整年龄、性别、糖尿病、心血管病史、BMI及透析方式(血液透析或腹膜透析)。数据缺失通过多重插补处理,敏感性分析排除糖尿病患者,并联合卒中相关死亡事件验证结果。
研究结果
1.总体卒中风险
· 中位随访2.39年,共1549例卒中事件(缺血性74.1%,出血性18.1%),总发病率为1.58/100人年(95% CI 1.51-1.70)。
· ADPKD患者:44例(2.0%)发生卒中,其中缺血性占35%,出血性占35.7%(含蛛网膜下腔出血7.1%);非ADPKD患者卒中风险为1.62/100人年,ADPKD为0.89/100人年(HR=0.77,95% CI 0.57-1.43,P=0.08)。
2.亚组分析
· 缺血性卒中:ADPKD患者风险较非ADPKD降低35%(调整后HR=0.65,95% CI 0.45-0.96),腹膜透析患者风险高于血液透析(HR=1.29,95% CI 1.07-1.54)。
· 出血性卒中:ADPKD患者风险未显著升高(调整后HR=1.40,95% CI 0.85-2.29),糖尿病(HR=1.44)和心血管病史(HR=1.41)为主要风险因素。
3.敏感性分析
· 排除糖尿病患者后,ADPKD与卒中风险无显著关联(HR=0.88,95% CI 0.64-1.21)。
· 腹膜透析患者缺血性卒中风险仍显著(HR=1.11,95% CI 0.85-1.45)。
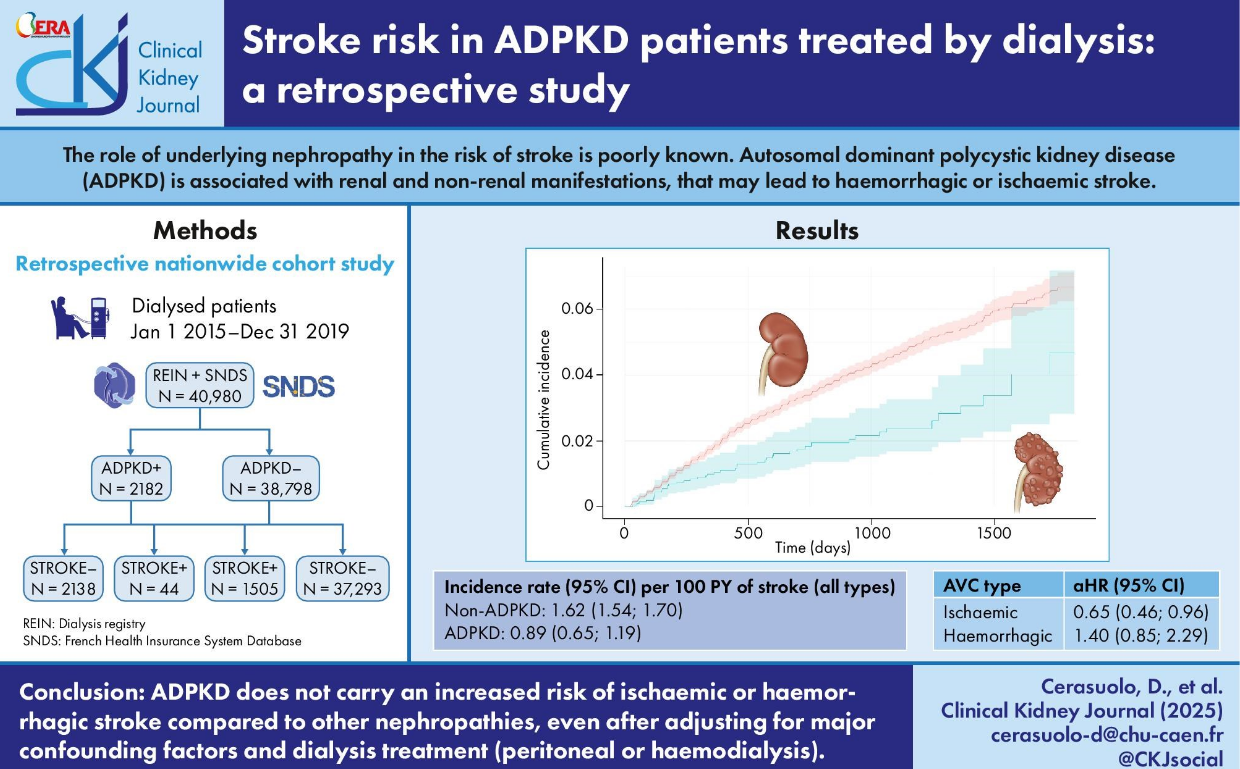
常染色体显性多囊肾病透析患者的卒中风险研究设计及主要研究结果
本研究首次通过全国性数据证实,ADPKD患者接受透析期间卒中风险(包括缺血性和出血性)与非ADPKD患者无显著差异。ADPKD患者出血性卒中比例较高(38.6% vs 17.0%),但未达统计学差异,可能与ICA筛查普及或随访时间较短有关。研究支持对ADPKD透析患者采取与非透析患者相似的卒中筛查策略,无需因透析方式调整ICA监测强度。局限性包括未纳入抗凝治疗数据及ICA筛查史,未来需延长随访并整合药物使用信息以优化风险评估。结论为临床管理ADPKD透析患者提供了重要循证依据。
原始出处:
Cerasuolo D, Tejeda-Reyes D, Couchoud C, Guerrot D, Touré-Diabira F, Vacher-Coponat H, Lobbedez T, Morello R, Béchade C, Guittet L. Stroke risk in ADPKD patients treated by dialysis: a retrospective study. Clin Kidney J. 2025 Feb 19;18(4):sfaf028. doi: 10.1093/ckj/sfaf028. PMID: 40207103; PMCID: PMC11976528.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言

















#卒中# #常染色体显性多囊肾病#
27 举报