甲状腺细针穿刺检出BRAF V600E突变等于甲状腺癌?NO!有可能是弥漫大B细胞淋巴瘤
2025-03-09 苏州绘真医学 苏州绘真医学 发表于陕西省
本文报告一例甲状腺DLBCL因术前细针穿刺细胞学检查(FNAC)检出BRAF V600E突变而被误诊为低分化癌的病例。
背 景
BRAF V600E突变是甲状腺乳头状癌(PTC)中最常见的基因变异,通过激活MAPK/ERK通路导致细胞异常增殖和肿瘤发生。然而,BRAF基因突变并不局限于甲状腺癌。它在毛细胞白血病、黑色素瘤、低级别恶性卵巢癌、结直肠癌、结内边缘区淋巴瘤和弥漫大B细胞淋巴瘤(DLBCL)中的频率各不相同。本文报告一例甲状腺DLBCL因术前细针穿刺细胞学检查(FNAC)检出BRAF V600E突变而被误诊为低分化癌的病例。
病 例
患者男,65 岁,因右侧甲状腺出现无痛性肿块就诊于浙江大学医学院附属第一医院。患者无甲状腺或甲状旁腺疾病家族史。就诊时患者否认B症状(如发热、盗汗、体重减轻)。相关体格检查结果以流程图呈现(图1)。

▲图1 大体检查结果、诊断及治疗
实验室检查结果显示甲状腺功能正常,血钙、降钙素正常,甲状腺抗体阴性。B超检查显示右叶内有一个边界清晰的低回声结节,大小为 4.6×3.3×2.9 cm(EU-TI-RADS 4a),内部回声均匀,后方回声增强(图2A)。颈部IV区多个淋巴结肿大。FDG-PET/CT显示甲状腺右叶一个大的低密度肿块,伴有FDG代谢增强,病灶向胸廓入口延伸,毗邻食管。甲状腺右叶周围多个淋巴结也显示FDG代谢增强。结合这些影像学表现,考虑甲状腺恶性肿瘤并淋巴结转移。

▲图2 推理诊断特征
细针穿刺活检显示,肿瘤细胞成簇或单个散在分布,高倍镜下可见大量单一形态的大异形细胞,胞浆少至中等,细胞核卵圆形,染色质呈泡状,核仁明显,有丝分裂常见(图2B),未见典型乳头状癌的核特征,ARMS-PCR检测出BRAF V600E突变(图2C),结合形态及BRAF突变情况考虑为甲状腺低分化癌。随后实施全甲状腺切除术和颈部淋巴结切除术。甲状腺标本大体检查显示一个灰黄色软肿块,大小为 5×3.8×2.8 cm,边界清晰,靠近包膜。显微镜检查显示存在片状非典型圆形细胞,染色质呈空泡状,核仁明显(图2D)。免疫组化染色显示CD20(图2E)、CD19、BCL-6、MUM1、c-Myc和Ki-67(图2F)阳性,CD3、CD5、CD10、CD30、BCL-2和全细胞角蛋白阴性。形态学和免疫表型符合甲状腺及淋巴结弥漫大B细胞淋巴瘤(DLBCL)。随后对切除标本进行下一代测序,发现了几个基因突变,如表1所示。通过STRING蛋白相互作用网络功能富集分析发现,这些突变基因编码的蛋白质存在相互作用(图3)。该患者DLBCL的卢加诺分期分类为IIE期,国际预后指数(IPI)评分为 2。患者经过 6 轮R-CHOP(利妥昔单抗+环磷酰胺+阿霉素+长春新碱+泼尼松)方案化疗后获得完全缓解。
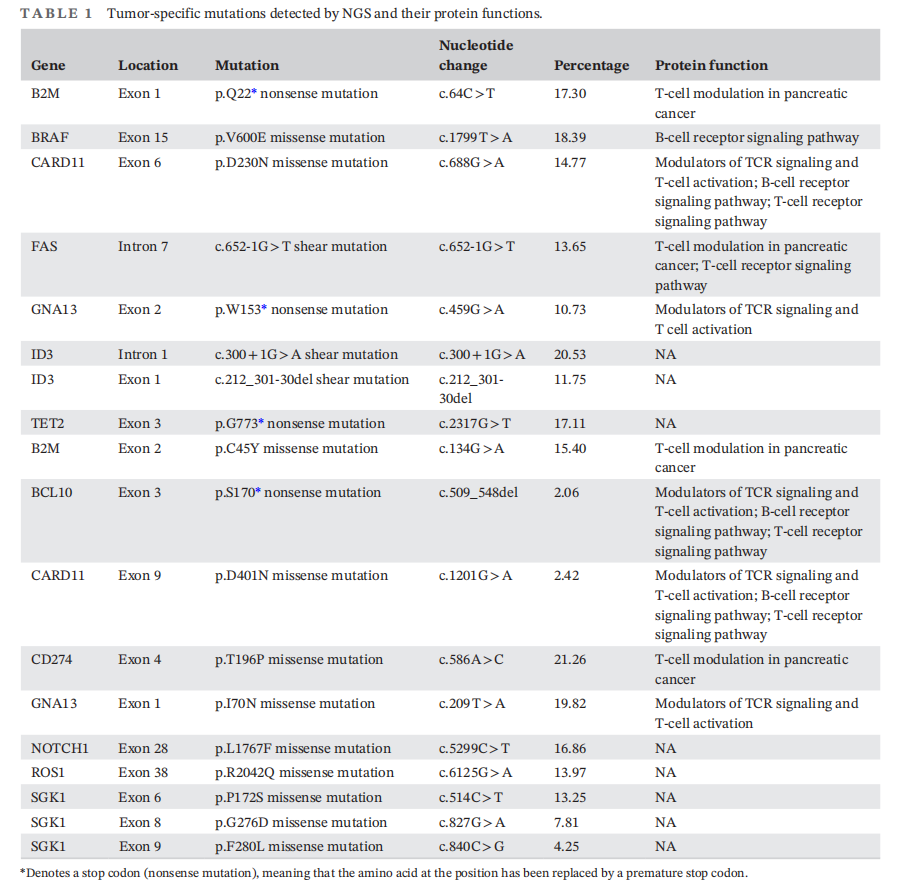
▲表1 NGS检测的肿瘤特异性突变及其蛋白质功能
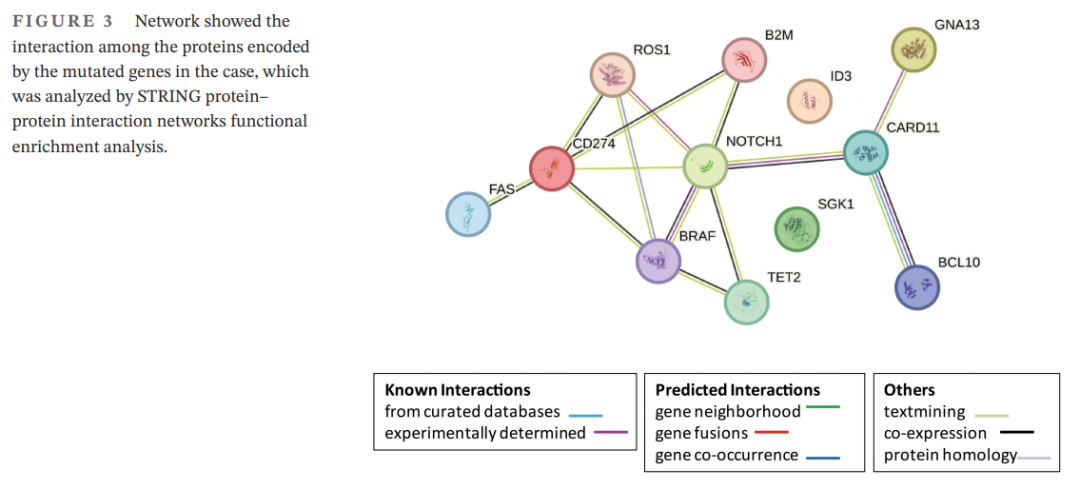
▲图3 本文病例突变基因编码的蛋白质之间的相互作用
讨 论
原发性甲状腺淋巴瘤(PTL)十分罕见,约占所有甲状腺恶性肿瘤的 5%,占所有结外淋巴瘤的 3% 不到。细胞学上很难与低分化甲状腺癌(PDTC)区分开来,因为它们具有许多相似的细胞学特征,例如细胞质少、富含肿瘤细胞、核异形性多样以及细胞排列拥挤或散在分布。若在细胞学涂片上发现有丝分裂、凋亡小体和坏死碎片,结合侵袭性生长的影像学证据,需要考虑将PDTC纳入鉴别诊断。
FNAC是初步评估甲状腺病变的首选方法。FNA标本分子检测方面的进展可能有助于疑难病例的诊断。BRAF和RAS点突变以及RET/PTC和PAX8/PPARγ重排是甲状腺癌中最常见的基因变异,已被用于FNAC结果不确定的甲状腺结节的恶性判定。BRAF作为驱动突变,其第 600 位缬氨酸置换为谷氨酸(V600E),约见于 60% 的甲状腺乳头状癌(PTC),尤其是高细胞亚型;其次为PTC来源的低分化癌(12%-33%)及未分化癌(25%-29%);而该突变在甲状腺髓样癌、滤泡癌及良性肿瘤中极为罕见。另一方面,它们在其他甲状腺病变中非常罕见,例如髓样癌、滤泡性癌和良性肿瘤。一项评估了BRAF V600E突变对不确定结节诊断价值的系统综述和荟萃分析显示,其总体敏感性和特异性分别为 0.40(95%CI:0.32–0.48)和 1.00(95%CI:0.98–1.00)。BRAF V600E突变已被公认为为优化不确定结节患者恶性肿瘤风险的有效诊断标志物。然而,BRAF基因突变并不局限于甲状腺癌。
据报道,约 7% 的实体瘤存在BRAF突变,其中黑色素瘤(40%-60%) 、结直肠癌(10%)和肺癌(1.5%-8%)的发生率较高。值得注意的是,发生在甲状腺中的血液淋巴系统肿瘤可能也存在BRAF突变,例如毛细胞白血病(约 100%)、朗格汉斯细胞组织细胞增生症(高达 65%)、DLBCL(2.4%-6%)和甲状腺DLBCL(24%)。在本文报告的病例中,ARMS-PCR在FNA标本中检测到BRAF V600E突变,并在随后的切除标本中通过二代测序(NGS)进一步证实了这一突变。其它非V600E突变D594G、K601N、G468A、G468R和D593G也见于文献报道。也就是说,与甲状腺癌相关的基因突变也发生在甲状腺淋巴瘤中。因此,在解释甲状腺FNAC中发现BRAF突变时必须考虑到DLBCL的鉴别诊断。最近的研究表明,结合免疫表型分析时FNA的准确性有所提高,尤其是对于甲状腺DLBCL患者。然而,当怀疑是低级别黏膜相关淋巴组织淋巴瘤时,仍然需要进行细针穿刺或手术活检,因为它通常很难与甲状腺炎相鉴别。事实上,B超检查发现颈部肿块迅速增大且后方回声增强时应怀疑是PTL。如果怀疑为PTL,应告知病理医师,以便进行适当的免疫表型分析。如果可以确诊PTL,则可以避免大面积手术切除,并可以采用化疗联合放疗代替手术干预。
甲状腺DLBCL的发病机制尚不清楚。在本例病例中,检测到了几种无义突变(B2M、GNA13、TET2和BCL10)、错义突变(BRAF、CARD11、B2M、CD274、GNA13、NOTCH1、ROS1和SGK1)和剪切突变(FAS和ID3)。通过STRING蛋白相互作用网络功能富集分析发现,这些突变基因编码的蛋白质彼此相互作用。它们的功能可分为:胰腺癌中的T细胞调节(CD274、B2M和FAS)、TCR信号和T细胞活化的调节剂(CARD11、GNA13和BCL10)、B细胞受体信号通路(CARD11、BRAF和BCL10)以及T细胞受体信号通路(CARD11、BCL10和FAS)。BRAF突变似乎连接了丝裂原活化蛋白激酶通路和一些甲状腺DLBCL发病机制,表明它是甲状腺DLBCL患者的潜在治疗靶点。
参考文献:
Xu L, Huang DD, Wang J, You Q, Yu F. Diffuse large B-cell lymphoma with BRAFV600E mutation mimicking thyroid carcinoma in fine-needle aspiration: A diagnostic pitfall. Clin Case Rep. 2024 Sep 4;12(9):e9412. doi: 10.1002/ccr3.9412. PMID: 39238508; PMCID: PMC11375027.

本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言



















#弥漫大B细胞淋巴瘤# #细针穿刺#
36 举报